Kesknärvisüsteemi talitlushäired
Artikli sisu
Arst peab kõige sagedamini kohtuma G-ga tsentraalse funktsiooni ägeda rikkumisega närvisüsteem hüpoksia ja ajuturse tõttu. Rikkumise määr sõltub hüpoksia kestusest ja selle arengu kiirusest. Äge hüpoksia põhjustab 2 minuti pärast ajuturset, seejärel kortsumist (püknoosi) ja 7 minuti pärast närvirakkude hävimist.
Ajuturse (oedema cerebri)
Ajuturse etioloogia
Ainevahetushäired, hüpoksia (üldine ja aju hüpoksia), hüpoelektrolüteemia (hüpotooniliste lahuste või naatriumkloriidi lahuste massilise infusiooniga ilma vere ionogrammi kontrollita), hüpoproteineemia, kooma (diabeetiline, hüpoglükeemiline, ureemiline kooma), kuumahaigus, arteriaalne hüpertensioon, eklampsiahoog ägeda glomerulonefriidi korral, kortikotropiini ja kortisooni üledoos, nakkav-toksiline toime neuroviirus- ja muude infektsioonide korral, mürgistus neurotoksiliste mürkidega, allergilised seisundid, koljutrauma, uppumine. Nende põhjuste mõjul suureneb ajuveresoonte seinte läbilaskvus koos vere vedela osa vabanemisega rakkudevahelisse ruumi. Hüpoksia ja mikroobsed toksiinid kahjustavad närvirakke. Ajuturse korral muutub venoosse vere ja tserebrospinaalvedeliku väljavool raskeks ning suureneb intrakraniaalne hüpertensioon. Tekivad hingamis- ja vereringehäired, mis süvendavad hüpoksiat ja ajukahjustusi.Ajuturse kliinik
Prodromaalperioodil täheldatakse peavalu, unisust, desorientatsiooni keskkonnas, vaimset ja motoorset ärevust, iiveldust ja oksendamist. Pupillid on ahenenud (mioos), bradükardia, arteriaalne hüpertensioon, tahhüpnoe.Haiguse progresseerumisega kaasneb teadvusekaotus, kloonilis-toonilised krambid. Cheyne-Stokesi hingamine, kooma. Ilmuvad tsüanoos, meningeaalsed ja püramiidsed nähud ning seejärel väheneb jäikus. Oftalmoskoopia abil tuvastatakse kongestiivsed optilised kettad. Kõõluste refleksid tuhmuvad, pupillid ahenevad ja seejärel laienevad. Brady-ilmub ja seejärel tahhükardia, bradüpnoe. Esialgu kõrgenenud vererõhk langeb. Iiveldus, oksendamine. Nende sümptomite süvenemine pea passiivsete liigutustega viitab pikliku medulla kiilumisele foramen occipitale magnum, samal ajal kui hingamine peatub, neelamine peatub. Sageli esinevad pidevad krambid. Ajuturse äratundmisel on suure tähtsusega kaelalihaste jäikus, äkiline oksendamine ja hingamisseiskus. Lumbaalpunktsiooni käigus tuvastatud tserebrospinaalvedeliku rõhu tõus on ajuturse oluline tunnus (V. A. Mikhelson ja A. Z. Manevich). Kuid see ei peegelda alati ajuturse olemasolu ja võib puududa tserebrospinaalvedeliku väljavoolu blokaadi korral. Lisaks ei ole ajuturse nimmepunktsiooni tegemine ohutu ja võib süvendada pikliku medulla kiilumise sümptomeid foramen magnumi. Tõsine diagnostiline väärtus on järsult suurenenud nägemisnärvi pea turse tunnuste uuesti läbivaatamisel, imikutel kolju õmbluste lahknemisel, hajusate aeglaste lainete ilmnemisel elektroentsefalogrammil. Lõpliku diagnoosi panevad paika neuropatoloog ja oftalmoloog.
Ajuturse erakorraline ravi
Patsient asetatakse horisontaalasendisse hästi ventileeritavas ruumis. Suukaudseks manustamiseks ravimid ja toitmisel sisestatakse makku sond, mis takistab ka maosisu aspiratsiooni. On vaja mõõta diureesi (selleks sisestage kateeter põide). Erakorraline abi peaks olema suunatud rõhu vähendamisele subarahnoidaalses ruumis ja ajuturse kõrvaldamisele (dehüdratsiooniravi), krampide, hüpertermia ja muude sümptomite kõrvaldamisele.Lisaks sellele viiakse paralleelselt läbi sündroomijärgne ravi, mille eesmärk on kõrvaldada teiste süsteemide (südame-veresoonkonna, hingamisteede, kuseteede jne) talitlushäired. Terapeutiliste meetmete kompleks sisaldab tingimata steroidhormoone. Dehüdratsiooni eesmärgil manustatakse intravenoosselt hüpertoonilised lahused: dekstroosi või sahharoosi (20–30 ml 20–40% lahust), 20% mannitooli lahust (1–1,5 g / kg), soolavaba albumiini kontsentreeritud lahus. (100 g), kontsentreeritud vereplasma (100 - 150 ml). Steroidhormoonide efektiivne intravenoosne manustamine (hüdrokortisoon - 8-10 mg / kg, prednisoloon - 2-3 mg / kg). Krampide korral manustatakse magneesiumsulfaadi ja naatriumhüdroksübutüraadi lahust. Hea toimega on neuroleptikumide (kloorpromasiin, diprasiin) intramuskulaarne manustamine Vajalik on reguleerida vere elektrolüütide koostist (soolalahuste sisseviimine), ennekõike kaaliumkloriid hüpokaleemia vältimiseks (arvestades diureetikumide määramist), happe-aluseline olek (5% naatriumvesinikkarbonaadi lahuse, TRIS-puhvri või naatriumlaktaadi lahuse lisamine). Mikrotsirkulatsiooni parandamiseks on ette nähtud reopoliglükiin. Manustatakse proteaasi inhibiitoreid (kontrükal, tzalool). Intravenoosselt manustatava vedeliku päevane kogukogus peaks olema piiratud 50-70%-ga patsiendi kindlaksmääratud vajadusest selle järele. Ravi viiakse eelistatavalt läbi vereplasma ja tserebrospinaalvedeliku osmootse rõhu kontrolli all.
Praegu kasutatakse ajutursega raskelt haigete patsientide elustamisel kunstlikku jahutamist (terapeutiline kraniotserebraalne hüpotermia), mis on eriti näidustatud hüpertermia korral.Väga oluline on paralleelselt ülaltoodud meetmetega ravida ajutursega komplitseeritud põhihaigust.
Ajuturse ravimeetmeid tuleks läbi viia püsivalt kuni seisundi stabiilse paranemiseni. Neid ei tohiks katkestada esimese kerge paranemise korral, samuti kui võetud meetmed ei anna kiiret (4-6 päeva jooksul) mõju.
Krambiseisundid (status convusivus)
Krambisündroom on lastel üsna levinud, eriti esimesel eluaastal, aju inhibeerivate keskuste ebatäiuslikkuse ja närvikiudude ebapiisava müeliniseerumise ning veresoonte seina suurenenud läbilaskvuse ja ajukoe hüdrofiilsuse tõttu. Seda soodustab ka kalduvus varases eas hajutada erutusreaktsioone.Krambihoogude etioloogia
Etioloogia: ajuhaigused (kasvaja, meningiit, entsefaliit, hüsteeria, epilepsia), mürgistus (ureemia, eklampsia), infektsioonid ( viirusnakkused, teetanus), mineraalide ainevahetuse häired (spasmofiilia), refleksmõjud (ussidega nakatumine). Neuropaatiliste ilmingutega väikelastel tekivad krambid kergesti mis tahes etioloogiaga hüpertermiaga. Krambid võivad tekkida metaboolsete häirete (hüpokaltseemia, hüpoglükeemia, hüpokloreemia, hüponatreemia) korral intrakraniaalse sünnitrauma tagajärjel, millel on toksiline toime kesknärvisüsteemile, millega kaasneb hüpoksia areng, raske mürgistus erinevate mürkidega, veresoonkonna haigused. endokriinsed näärmed (hüpofüüs, neerupealised). Need võivad areneda ekssikoosi taustal koos oksendamise ja kõhulahtisusega. Vastsündinutel on krambihoogude põhjuseks sageli kaasasündinud muutused kesknärvisüsteemis, aga ka muud haigused (asfiksia, toksilis-septilised haigused, hemolüütiline haigus jne).Kõigil juhtudel on vaja välja selgitada krambihoogude põhjus, mis võimaldab läbi viia sihipärast ravi. Kloonilised krambid (erinevate lihasrühmade kokkutõmbed ja lõdvestused, mis järgnevad kiiresti üksteisele) viitavad ajukoore ergastusele, toniseerivad (lihasrühmade pikaajalised spastilised kontraktsioonid) - subkortikaalsed keskused.
Erakorraline abi krampide korral
Patsiendi ravi, kellel on konvulsiivne sündroom tuleb läbi viia, võttes arvesse põhihaigust ja selle esinemise põhjuseid (põhjuslik ravi). Lisaks peaks ravi hõlmama meetmeid, mis on suunatud elundite ja süsteemide elutähtsate funktsioonide säilitamisele (hingamis- ja kardiovaskulaarse puudulikkuse, maksafunktsiooni kahjustuse ja muude häirete kõrvaldamine, ainevahetuse ja happe-aluse seisundi normaliseerimine jne). Kuni krampide põhjuse selgitamiseni tuleb läbi viia sümptomaatiline ravi, mille eesmärk on nende kõrvaldamine (ajuturse ennetamine). Haige laps pannakse pikali, tagatakse juurdepääs värske õhk, jälgida siseorganite tööd, bakteriaalsete infektsioonidega - antibiootikumid.Krambihoogude leevendamiseks kasutatakse kaltsiumglükonaati või kaltsiumkloriidi - 5-10 ml 10% lahust intravenoosselt, magneesiumsulfaati - 25% lahust intramuskulaarselt annuses 0,2 ml / kg või 1 ml eluaasta kohta 2 aasta pärast (ei rohkem kui 10 ml). Magneesiumsulfaat vähendab närvisüsteemi erutatavust, omab hüpotensiivset toimet, hoiab ära ajuturse. Intravenoosse boolusena määratakse 50–120 mg/kg 20% naatriumoksübutüraadi lahust. Toime puudumisel - 0,1-0,15 ml / kg seduxeni 0,5% lahust intramuskulaarselt või intravenoosselt.
Paralleelselt sisestatakse lüütiline segu, mis koosneb kloorpromasiinist (1 ml 2,5% lahust), diprasiinist (1 ml 2,5% lahust), novokaiinist (2 ml 0,5% lahust). Segu valmistatakse enne manustamist ja manustatakse intramuskulaarselt kiirusega 0,15 ml/kg.
Kõrvalkilpnäärme alatalitluse tuvastamisel määratakse paratüriini intramuskulaarselt 20 RÜ 1-2 korda päevas. Jätkuvate krampide ja tserebrospinaalvedeliku rõhu suurenemise korral on näidustatud lumbaalpunktsioon.
Hüpertermiliste krampide korral manustatakse intramuskulaarselt 1-2% amidopüriini lahust ja 3-5% kaaliumbromiidi lahust või 0,5-1 ml 50% analgini lahust. Paralleelselt viiakse läbi jahutusprotseduurid: jahedad vannid vee järkjärgulise jahutamisega temperatuurini 30 ° C ja alla selle. Vanni kestus on 10 - 15 minutit. peas ja suured laevad- külm kompress. Hea jahutussegu saab valmistada purustatud jääle soola lisamisega: olenevalt soola ja jää vahekorrast saadakse erineval määral madalat temperatuuri. Vanni asemel võid peale panna jaheda mähise. On ette nähtud jahutavad klistiirid. Vähendab oluliselt kehatemperatuuri, pühkides nõrga äädikalahusega kehatüve, pea ja jäsemete nahka, puhudes lehvikuga lapse alasti keha.
Ägedate neuroinfektsioonide korral on ette nähtud lumbaalpunktsioon, millel on diagnostiline ja terapeutiline väärtus (koljusisese rõhu langus). Korduvalt (3-4 tunni pärast) manustatakse naatriumhüdroksübutüraati, mis lisaks rahustavale toimele aitab kaasa happe-aluse seisundi normaliseerumisele, suurendab aju- ja südamekudede vastupanuvõimet hüpoksiale.
Dehüdratsiooni eesmärgil kasutatakse diureetikume - lasix (3 mg / kg), seejärel mannitool, sorbitool (7-10 ml / kg 15-20% lahust) intravenoosselt. Määrake steroidhormoonid - prednisoloon (2 - 4 mg / kg), hüdrokortisoon (10 - 20 mg / kg) jne. Viige läbi võõrutusravi ionogrammi ja vere happe-aluse oleku korrigeerimisega. Antibakteriaalsed ja viirusevastased ravimid määratakse, võttes arvesse põhihaiguse etioloogiat ja eraldatud mikroobse floora tundlikkust nende suhtes, vitamiinide ja antihistamiinikumide kompleksi. Laialdaselt on ette nähtud hapnikravi.Pikaajalise lämbumist ähvardava krampide rünnaku korral manustatakse barbituraate intravenoosselt väga aeglaselt (1 ml / min) - 5 - 10 ml 1% naatriumtiopentaali lahust või 3 - 5 ml 2% lahust. heksenaalist. Kuna need ravimid pärsivad hingamiskeskust, on vaja hingamist jälgida. Bradüpnoe tekkimisel tuleb manustamine katkestada. Kui need meetmed on ebaefektiivsed, on soovitatav kasutada hapniku-lämmastikanesteesiat kombinatsioonis halotaaniga (intensiivravi osakonnas). Efekti puudumisel kasutatakse lihasrelaksante mehaanilise ventilatsiooni taustal. Näidustatud on terapeutiline hüpotermia.
Terapeutiline hüpotermia
Terapeutiline hüpotermia (hüpotermia terapeutiline) on kehatemperatuuri kunstlik alandamine koos keha aktiivse jahutamisega. Hüpotermia korral aeglustuvad ainevahetusprotsessid järsult, mis vähendab hüpoksia kahjulikku mõju kesknärvisüsteemile. Samal ajal hääbuvad patoloogilised protsessid, väheneb elundite funktsioon, kuid säilivad keha kompenseerivad ja adaptiivsed mehhanismid (L. P. Chepkiy, A. I. Treštšinski). Kehatemperatuuri langus vahemikus 34–31 ° C saavutatakse kahel viisil - väliselt ja vaskulaarselt. Nad eelistavad kehapinna jahutamist jääpakkidega, spetsiaalsete madratsite või kahe voolikuga ülikonnaga: ühest neist voolab külm vedelik, teise kaudu külm vedelik välja. Jahutus saavutatakse ka niisutatud korpuse pinda ventilaatoriga puhudes. Lisaks kasutatakse diferentseeritud hüpotermiat - mis tahes kehaosa, näiteks pea jahutamist (kraniotserebraalne hüpotermia).Kehatemperatuuri langusega kaasneb hapnikutarbimise vähenemine: temperatuuril kuni 34 ° C - 10%, temperatuuril alla 34 ° C - 30%. Selline jahutamine kestab 1 kuni 3 päeva, kuni haiguse põhjuse kõrvaldamiseni. Seejärel eemaldatakse patsient hüpotermia seisundist. Külm kõrvaldatakse ja patsient soojeneb iseseisvalt (2–3 tunni jooksul). Soojenemise sundimine ei tohiks olla (tõsiste vegetatiivsete reaktsioonide oht).
Terapeutiline hüpotermia tuleks kombineerida meetmetega, mis reguleerivad keha elutähtsaid funktsioone (ainevahetuse normaliseerimine, reflekside ja neuroendokriinsete reaktsioonide vähendamine vastuseks jahutamisele, keha täiendamine energeetilised ained). Sellega seoses, olenevalt näidustustest, aminasiin, diprasiin, diafülliin, uurea, mannitool või sorbitool, aldagon, nikotiinhape, südameglükosiidid, steroidhormoonid, elektrolüütide lahused, ATP, kokarboksülaas, kaltsiumpantotenaat, leelised (naatriumvesinikkarbonaat, naatriumlaktaat) manustatakse. , glükoosilahused, vitamiinid, seerumi albumiin, vereplasma.
Hüpotermiaga peab kaasnema elutähtsate näitajate, kehatemperatuuri (mõõdetuna pärasooles), ainevahetuse, elektrolüütide ja happe-aluse seisundi hoolikas jälgimine.
Hüpotermia näidustused: kliiniline surm, mis tekkis koos asüstoolia, ajuturse, ajuveresoonte tromboosi või embooliaga, hüpertermia koos kollapsiga, ulatuslik verejooks, septiline šokk, rasked infektsioonid (gripp, düsenteeria), lämbumine, uppumine, elektrivigastus, suurte operatsioonide ajal, mürgistus koos ajukahjustusega kesknärvisüsteem. Terapeutilise hüpotermia kasutamise küsimust vereringepuudulikkuse korral ei ole veel lõplikult lahendatud, hoolimata teadetest selle meetodi kõrge efektiivsuse kohta.
Terapeutiline hüpotermia- väärtuslik meetod võitluses patsiendi elu eest, võimaldades sageli päästa teda näiliselt lootusetutes tingimustes. Seda peaksid aga läbi viima ainult hästi varustatud intensiivraviosakondades intensiivravi anestesioloogid.
Närvisüsteem on kõrgeim käsuorgan, mis reguleerib kõiki keha funktsioone ja tagab selle elutegevuse. Närvisüsteemi tekkimise vajadus tekkis üleminekul üherakulistest olenditest paljurakulistele olenditele ja juba hüdras näeme reguleerivate rakkude primitiivseid algendeid, mis on hajutatud üle keha. Edasi muutus see struktuur keerulisemaks, tekkisid sõlmed ja ahelad. Siis tekkisid pea- ja seljaaju ning inimesel saavutas see täiuslikkuse, sest lisaks elu tagamisele on inimene võimeline kõrgemaks närvitegevuseks, loovuseks ja abstraktne mõtlemine.
Närvisüsteemi häired inimesel võivad avalduda nii eriilmeliste sümptomitega, et tosinast õpikust ei piisa, et sellest üksikasjalikult rääkida. Otsustage ise: Sellele struktuurile alluvad:
- vabatahtlikud ja automaatsed liigutused;
- liigutuste koordineerimine ja tasakaal;
- üldine ja spetsiifiline tundlikkus;
- veresoonte toonuse reguleerimine;
- kudede trofism;
- endokriinsete ja eksokriinsete näärmete aktiivsuse reguleerimine;
- vaagnaelundite funktsiooni reguleerimine;
- visuaalsete, kuulmis- ja muude stiimulite analüüs;
- kõne ja suhtlemine;
- seedimise, eritumise ja hingamise reguleerimine;
- kontroll vererõhk ja vereringe parameetrid, südame töö.
Oleme välja toonud vaid mõned ülesanded. Vaja teada mida närvisüsteem on jagatud kaheks osaks mis on lahutamatult ja funktsionaalselt seotud.
Esimene osakond loomne või somaatiline. Tema abiga teostame teadlikku tegevust ja selle efektororganiks on skeleti- või vöötlihased. Selle struktuuri iga tegevus taandub liikumiseks: jooksmine, kõndimine, naermine, nutt, inimkõne, seedimise algfaasid, hingamissagedus.
Teine osakond on vegetatiivne ehk vegetatiivne süsteem. Ta teeb oma tööd ilma meie osaluseta. Toidu liikumine läbi soolte, seedemahlade ja hormoonide eritumine, südame kontraktsioonide sagedus, rõhu reguleerimine – kõik, mis on meie kontrolli alt väljas ja “toimub iseenesest”, on tema töö.
Närvisüsteemi struktuuridest
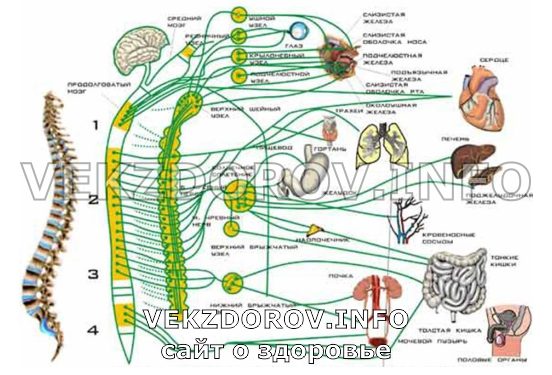
Kesknärvisüsteem on aju ja seljaaju. Perifeersete elundite hulka kuuluvad põimikud, üksikud närvid, ganglionid või närvisõlmed, mis paiknevad perifeeriale, kontrollitavatele organitele lähemale. Miks seda vaja on?
Fakt on see, et impulsi levimise kiirus mööda somaatilisi ja autonoomseid närve on erinev. "Majanduslikus", vegetatiivses osas on see madalam. Seetõttu ilmnevad ja arenevad autonoomse närvisüsteemi häirete sümptomid aeglasemalt. Selleks asuvad tööpiirkonna kõrval autonoomsed sõlmed, mis kontrollivad siseorganeid. Näiteks võib tuua päikesepõimiku. Millised rikkumised võivad olla sellises "vegetatiivses" juhtimisvormis?
Autonoomse närvisüsteemi rikkumine
Autonoomse regulatsiooni häirete sümptomitele sisaldab järgmisi sümptomeid:
- higistamine või, vastupidi, kuiv nahk;
- haprus ja juuste väljalangemine kehal;
- troofiliste haavandite ilmnemine (näiteks diabeetilise polüneuropaatiaga);
- küünte kasvu rikkumine, nende haprus;
- mitmesugused südame rütmihäired ja blokaadid;
- endokriinsed häired (hüpertüreoidism);
- vererõhu muutus.
Ka autonoomse närvisüsteemi häired jagunevad kahte tüüpi: sümpaatilised ja parasümpaatilised, sest ka autonoomne struktuur koosneb alajaotistest, millest igaüks "tõmbab teki enda peale".
Sümpaatilise närvisüsteemi töö häirete sümptomid avalduvad näiteks sümpatoadrenaalsetes kriisides. Neid iseloomustavad: suurenenud rõhk, õhupuudus, näo punetus, värisemine kehas, suurenenud naha tundlikkus, surmahirm. Seda seisundit nimetatakse muul viisil "paanikahooks". Reeglina lõpeb see soodsalt vabastamisega suur hulk kerge uriin.
Sümpaatia häired Närvisüsteem võib olla mitte ainult funktsionaalne, vaid ka püsiv või orgaaniline. Näiteks on ülemise emakakaela sümpaatilise ganglioni lüüasaamine. Esineb ptoos (ülemise silmalau longus), mioos (pupilli püsiv ahenemine), enoftalmos (vähendamine ja tagasitõmbumine silmamuna). See sümptom on tüüpiline kopsu tipus toimuvatele protsessidele.
Parasümpaatilise häire rikkumine autonoomse närvisüsteemi osad avalduvad muude sümptomitega. Niisiis, vererõhk langeb, tekib unisus. Südame löögisagedus aeglustub. Bronhospasmi ilmnemine on ka parasümpaatiline toime. Meestel stimuleerib parasümpaatiline regulatsioon erektsiooni ja sümpaatiline regulatsioon põhjustab ejakulatsiooni.
Ja millised häirete tunnused esinevad kesknärvisüsteemi somaatilises osas?
Somaatilise kesknärvisüsteemi häired
Nendest rikkumistest võime rääkida väga pikalt, kuid piirdume mõne näitega. Nii hemorraagiliste kui ka isheemiliste insultide korral tekib nekroositsoon ja neuronid surevad. Selle tulemusena areneb selline kesknärvisüsteemi rikkumine nagu halvatus ja parees, see tähendab lihaste nõrkus ja võimetus teha tahtlikke liigutusi.
Muud rikkumised hõlmavad sensomotoorne afaasia ehk suutmatus mõista suunatud kõnet, samuti õigesti vastata ja suhelda.
Loomulikult võivad kahjustused olla mitte ainult orgaanilised, vaid ka funktsionaalsed. Seega võib pärast raskeid infektsioone, näiteks difteeria, tekkida toksiline kahjustus, millega kaasneb tugev nõrkus ja asteenia. Sel juhul esineb tserebrosteeniline sündroom, mis korraliku taastusravi korral peaaegu alati kaob, ilma jääknähtudeta.
Kokkuvõtteks tuleb öelda et ainult kogenud arst suudab mõista kõiki põhjuseid ja märke. Seetõttu ei tohiks unustada arsti külastamist isegi näiliselt väikeste rikkumiste korral.
Närvisüsteemi perinataalne kahjustus – selline diagnoos pannakse üha sagedamini vastsündinud beebidele. Nende sõnade taga peitub üsna suur grupp erinevaid pea- ja kahjustusi selgroog mis tekib lapse kandmise ja sünni ajal, samuti tema esimestel elupäevadel.
Haiguse perioodid
ajal see haigus Vaatamata seda põhjustavate põhjuste mitmekesisusele on tavaks eristada kolme perioodi: äge (1. elukuu), taastumine, mis jaguneb varajaseks (2.–3. elukuust) ja hiliseks (4. elukuust 1. elukuuni) aasta täisajaga, kuni 2 aastat - enneaegselt) ja haiguse tulemus. Kõigil neil perioodidel on perinataalsed vigastused erinevad kliinilised ilmingud- sündroomid ja ühel lapsel võib neid olla korraga mitu. Iga sündroomi raskusaste ja nende kombinatsioon võimaldab määrata närvisüsteemi kahjustuse raskusastet, määrata õige ravi ja ennustada haiguse edasist arengut.
Ägeda perioodi sündroomid
Ägeda perioodi sündroomide hulka kuuluvad kooma, krambid, hüpertensiivsed-hüdrotsefaalsed sündroomid, samuti kesknärvisüsteemi depressioon ja suurenenud neurorefleksi erutuvus.
Vastsündinute kergete kesknärvisüsteemi kahjustuste korral täheldatakse kõige sagedamini suurenenud neurorefleksi erutuvuse sündroomi, mis väljendub värisemises, suurenenud (hüpertoonsus) või vähenenud (hüpotensioon) lihastoonus, suurenenud refleksid, lõua ja jäsemete treemor (värin) , rahutu pindmine uni, sagedane põhjuseta nutmine .
Kesknärvisüsteemi keskmise raskusega kahjustuse korral esimestel elupäevadel tekib kesknärvisüsteemi depressioon, mis väljendub kesknärvisüsteemi kahjustuse vähenemises. motoorne aktiivsus ja lihastoonus, vastsündinute reflekside nõrgenemine, sealhulgas imemine ja neelamine. 1. elukuu lõpuks kaob kesknärvisüsteemi depressioon järk-järgult ja mõnel lapsel asendub see suurenenud erutusega. Kesknärvisüsteemi kahjustuse keskmise astme korral täheldatakse siseorganite ja süsteemide töö häireid (vegetatiivne-vistseraalne sündroom). Veresoonte toonuse ebatäiusliku reguleerimise tõttu ilmneb naha ebaühtlane värvus (marmor). Lisaks esineb hingamis- ja südamelöökide rütmi rikkumisi ning seedetrakti talitlushäireid ebastabiilse väljaheite, kõhukinnisuse, sagedase regurgitatsiooni, kõhupuhituse näol.
Sageli esinevad lastel haiguse ägedal perioodil hüpertensiivse-hüdrotsefaalse sündroomi tunnused, mida iseloomustab liigne vedeliku kogunemine tserebrospinaalvedelikku sisaldavatesse ajuruumidesse, mis põhjustab koljusisese rõhu tõusu. Peamised sümptomid, mida võivad märgata mitte ainult arstid, vaid ka vanemad, on lapse peaümbermõõdu kiire kasvutempo (üle 1 cm nädalas), suure fontanelli märkimisväärne suurus ja pundumine, kolju lahknemine. õmblused, ärevus, sagedane regurgitatsioon, ebatavalised silmade liigutused (nüstagm).
Kesknärvisüsteemi ning teiste organite ja süsteemide aktiivsuse järsk pärssimine on omane vastsündinu üliraskele seisundile, millega kaasneb kooma sündroomi (teadvuse ja aju koordineeriva funktsiooni puudumine). Selline riik nõuab erakorraline abi elustamises.
taastumissündroomid
Taastumisperioodil peaksid vanemaid hoiatama näoilmete vaesus, naeratuse hiline ilmumine, vähenenud huvi mänguasjade ja esemete vastu. keskkond, samuti nõrk monotoonne nutt, kahisemise ja mulina ilmumise hilinemine. Võib-olla on see kõik kesknärvisüsteemi kahjustuste tagajärg, milles koos teistega esinevad ka motoorsete häirete ja psühhomotoorse alaarengu sündroomid.
Haiguse tagajärjed
Aastaseks vanuseks on enamikul lastel ilmingud perinataalsed kahjustused KNS kaob järk-järgult. Perinataalsete kahjustuste tavalised tagajärjed on järgmised:
. vaimne, motoorne või kõne areng;
. tserebroasteeniline sündroom (meeleolukõikumised, rahutus, unehäired, meteoroloogiline sõltuvus);
. tähelepanupuudulikkuse hüperaktiivsuse häire: agressiivsus, impulsiivsus, raskused keskendumisel ja tähelepanu hoidmisel, õppimis- ja mäluhäired.
Kõige ebasoodsamad tagajärjed on epilepsia, vesipea, tserebraalparalüüs, mis viitab tõsisele perinataalsele kesknärvisüsteemi kahjustusele.
Kesknärvisüsteemi töö häirete põhjused
Spetsialistid eristavad nelja perinataalsete kesknärvisüsteemi kahjustuste rühma:
1) hüpoksia, mille peamiseks kahjustavaks teguriks on hüpoksia (hapnikupuudus);
2) traumaatiline, mis tuleneb pea- ja seljaaju kudede mehaanilisest kahjustusest sünnituse ajal lapse esimestel eluminutitel ja -tundidel;
3) düsmetaboolsed ja toksilised-metaboolsed, mille peamiseks kahjustavaks teguriks on ainevahetushäired lapse organismis, samuti raseda kasutamise tagajärjel tekkinud kahjustused. mürgised ained(narkootikumid, alkohol, narkootikumid, suitsetamine);
4) kesknärvisüsteemi kahjustused koos nakkushaigused perinataalne periood, mil peamist kahjustavat mõju avaldab nakkustekitaja (viirused, bakterid ja muud mikroorganismid).
Abi kesknärvisüsteemi kahjustustega lastele
Kesknärvisüsteemi vigastusega imikud vajavad ravi ja taastusravi kõige varem varajased kuupäevad, sest lapse esimestel elukuudel on paljud häired pöörduvad ilma tõsiseid tagajärgi. Just sel perioodil on lapse keha taastumisvõimed eriti suured: hüpoksia tagajärjel surnud aju närvirakkude asemel on siiski võimalik küpseda, nende vahel tekivad uued sidemed, mis vastutavad lapse normaalne areng.
Esmaabi purudele antakse isegi sünnitusmajas. See etapp hõlmab elutähtsate organite (süda, kopsud, neerud) talitluse taastamist ja säilitamist, ainevahetusprotsesside normaliseerimist, kesknärvisüsteemi kahjustuse sündroomide (depressioon või erutus, krambid, ajuturse, koljusisene rõhu tõus) ravi. Ravi aluseks on medikamentoosne ja intensiivravi.
Ravi käigus lapse seisund järk-järgult paraneb, kuid paljud kesknärvisüsteemi kahjustuse sümptomid võivad püsida, mis nõuab üleviimist vastsündinute ja enneaegsete imikute patoloogiaosakonda või neuroloogiline osakond lastehaigla. Ravi teises etapis määratakse ravimid, mille eesmärk on kõrvaldada haiguse põhjus (infektsioonid, mürgised ained) ja mõjutada haiguse arengu mehhanismi, samuti ravimid, mis stimuleerivad ajukoe küpsemist, vähendavad lihastoonust. , parandab närvirakkude toitumist, aju vereringe ja mikrotsirkulatsiooni.
Lisaks medikamentoossele ravile määratakse seisundi paranemisel massaažikuur, millele lisanduvad järk-järgult ravivõimlemine, elektroforeesiseansid ja muud taastusravi meetodid (täisaegsed imikud - alates 3. elunädala lõpust, enneaegsed lapsed - veidi hiljem).
Pärast ravikuuri lõppu lastakse enamik lapsi koju koos soovitustega edasiseks jälgimiseks lastekliinikus (rehabilitatsiooni kolmas etapp). Lastearst koos neuropatoloogi ja vajadusel teiste kitsaste spetsialistidega (okulist, otolaringioloog, ortopeed, psühholoog, füsioterapeut) koostab individuaalse plaani lapse juhtimiseks esimesel eluaastal. Sel perioodil kasutatakse kõige sagedamini mittemedikamentoosseid taastusravi meetodeid: massaaž, terapeutilised harjutused, elektroforees, impulssvoolud, nõelravi, termilised protseduurid, balneoteraapia (terapeutilised vannid), ujumine, samuti psühholoogiline ja pedagoogiline korrektsioon, mille eesmärk on motoorika arendamine. beebi oskused, kõne ja psüühika.
Vanemad, kelle laps sündis kesknärvisüsteemi häirete tunnustega, ei tohiks meelt heita. Jah, peate palju rohkem pingutama kui teised emmed-issid, kuid lõpuks nad õigustavad end ja väikese mehe rõõmus naeratus on selle töö tasu.
