Hoble kronik obstrüktif akciğer hastalığı evre 3. Kronik obstrüktif akciğer hastalığı: KOAH sınıflandırması, obstrüksiyon yönetimi ve yaşam beklentisi. Belirtiler ve tanı.
Hastalık küçük çocuklarda bile her yaşta ortaya çıkabilir ve tedavisiz prognozu maalesef olumsuzdur. Ama neden gelişiyor? Hastalık erken bir aşamada nasıl tanınır?
Akciğer hastalığı nasıl gelişir?
Kronik obstrüktif akciğer hastalığı nasıl gelişir? Bu patolojinin gelişim mekanizması aşamalar halinde tanımlanabilir:
Adınızı kullanmak istemiyorsanız, "Ad" alanına "anonim" yazın. Diğer alanlar isteğe göre doldurulabilir veya boş bırakılabilir. Doğal şifa uygulamasından bilgiler Rene Graber. Zamanla değişen veya parçalanan buz dokusu yenilenemez ve hayati tehlike oluşturan durumlara yol açar.
Sigara içenler veya eski sigara içenler en savunmasız grup olarak kabul edilir. Hastalık, yılda yaklaşık beş milyon ölümle dünyadaki dördüncü en yaygın ölüm nedenidir. Bu rakamlar büyüyor. Almanya'da hastalık, yüzde bir ila üç prevalansı ve ortalama yaşı 45 ile altıncı en yaygın ölüm nedenidir. AT son yıllar ancak dişi büyümesi de gözlenir.
Kronik bir süreç devam ederken, akciğerlerde büller ortaya çıkar. Ne olduğunu? Bu patolojik süreç, bronşiyollerin esnekliği değiştiğinde önemli ölçüde gerildiği gerçeğine dayanmaktadır. Bu durumda, genişleyen alan, solunum yetmezliğinin ortaya çıkmasına neden olarak nefes alma eylemine katılmayı bırakır. KOAH hastalarında çoklu bül ile amfizem tanısı konur.
KOAH belirtileri ve evreleri
Kronik bronşit, mukusun eşlik ettiği şiddetli bir solunum şekli ile karakterizedir. Bronşiyal mukoza zarları geri dönüşümsüz olarak tahrip olur, bronşiyal zarın mukoza zarı kalınlaşır ve daralır hava yolları. Zamanla, mukoza o kadar körelmiştir ki artık yeterli stabiliteye sahip değildir. Sonuç olarak, ekshalasyon sırasında pulmoner veziküller çöker ve yeterli ventilasyon olmaz. Minik pulmoner veziküller birbirleriyle birleşir, duvar yapıları kararsızdır, akciğerin fizyolojik yapısı kaybolur ve obstrüktif amfizem fonksiyonu gelişir.
Hastalığın kronik seyrinde obstrüktif akciğer hastalığının yavaş geliştiğini bilmek önemlidir.
Çoğu durumda, bronşlardaki patolojik değişiklik mekanizmasının tetikleyici faktörlerin etkisi altında tetiklendiği andan tıkanıklık belirtileri ortaya çıkana kadar birkaç yıl geçer. Ancak, bronşlarda obstrüktif değişiklikler başlamışsa, bu süreç zaten geri döndürülemez, hastalık sadece ilerleyecek ve zamanında tedavi olmadan hasta ölümle sonuçlanacak ciddi solunum yetmezliği yaşayacaktır.
Sigara içmenin ana nedeninin yanı sıra, solunan toksinler ve hava kirliliği de akciğerlere zarar verebilir. Bu, yoğun nüfuslu yerleşim yerlerinde ve yoğun kirli işyerlerine sahip yetişkinlerde vakalarda açık bir artış olduğunu göstermektedir.
Bunlar, örneğin yükleme ve sert çıkarmayı içerir. Zamanla semptomlar artar ve etkilenen kişinin genel durumunu zayıflatır. Bu istirahatte bile nefes darlığına, gün boyu ve yatak istirahati sırasında sürekli öksürüğe yol açar, ayrıca hiperkapni ve kanama belirtileri vardır. dudaklarda ve tırnaklarda.
Öksürük tedavisi ve bronşit, zatürree, bronşiyal astım, tüberküloz durumunu iyileştirmek için okuyucularımızın çoğu, Peder George'un Manastır koleksiyonunu aktif olarak kullanıyor. 16'dan oluşur şifalı Bitkiler Sigaranın neden olduğu kronik öksürük, bronşit ve öksürüğün tedavisinde son derece yüksek bir etkinliğe sahiptir.
Az gelişmiş kaslara sahip yalın bir forma sahiptir, ana semptom şiddetlidir ve bu da tedavi olmaksızın ölüme yol açar. Elde edilen sonuçlar ölüme yol açar. Hipoksemi ve hiperkapniye bağlı komplikasyonlar gelişebilir. Sağ kalbe sahip bir akciğer var. akciğer tedavisi. Ayrıca önceden belirlenmiş yerlerde artan sıvı birikimi meydana gelir. Düz ve zahmetli solunum pnömoniye yol açabilir.
Fizik muayene genellikle bir sağlık durumunun ilk belirtisini sağlar. Olası tanı bir solunum fonksiyon analizi ile desteklenebilir. Okul tıbbı tedavisi semptomların giderilmesine odaklanır. Yaşam kalitesini iyileştirmenin yanı sıra, ölüm oranında bir azalma sağlamak gerekir. Nikotini bırakmak vazgeçilmezdir. Ayrıca mukus ve öksürük kesiciler, inhalanlar ve kortizol ilaçları nefes almayı kolaylaştırabilir. İleri bir aşamada uzun süreli oksijen tedavisi kullanılır.
Çocuklarda ve yetişkinlerde patoloji gelişiminin nedenleri
Kronik obstrüktif akciğer hastalığı en sık 40 yaşın üzerindeki kişilerde teşhis edilir, ancak erken çocukluk döneminde de tespit edilebilir. KOAH'ın (kronik obstrüktif akciğer hastalığı) nedenleri yaşa göre biraz değişir.
Sonuç olarak hasta bir yandan yeterli oksijeni soluyamaz, diğer yandan yeterli karbondioksiti soluyamaz ve bu da solunum depresyonuna neden olabilir. Her şey, nefes almanın geniş ve kısmen çok keskin bir şekilde kısıtlandığı yaşamı tehdit eden bir formla ilgili. Oksijen alımı, bronşlarda veya alveollerde daralma ile ciddi şekilde sınırlıdır.
Bu nedenle hastanın hastalığıyla baş etmeyi öğrenmesi çok önemlidir. Hasta eğitiminin altı bileşeni vardır. Hasta hastalığını kabullenir, takip etmeye hazırdır. gerekli terapiÖrneğin, her gün nefes alın. Hasta semptomlarını kötüleştiren risk faktörlerinin farkındadır ve örneğin sigara içmez.
- Hasta gibi fiziksel aktiviteyi tanır.
- Hasta etkili öksürük yöntemlerini bilir.
- Hasta ışık ligini bilir veya ışık grubuna katılır.
Çocukluk çağında hastalığın gelişiminin nedenleri
Çocuklarda KOAH her yaşta gelişebilir ve aşağıdaki faktörler tarafından kışkırtılabilir:
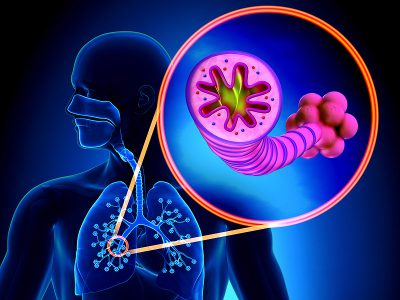
Adolesanlarda ve genç erişkinlerde KOAH, sigara içmeye veya düşük fiziksel aktiviteye bağlı olabilir.
Kronik obstrüktif akciğer hastalığı: akciğer içiciliği dahil olmak üzere kronik solunum yolu hastalıkları. "Akciğer içmek", daha uzun süreli kronik obstrüktif akciğer hastalığı için günlük dilde kullanılan bir terimdir. Tekrarlayan inflamasyon sonucunda bronş duvarlarında nihayet kalınlaşma meydana gelir. Ayrıca bronş kaslarının spazmları hava yollarının daha da daralmasına neden olabilir.
Şemalar ve dozaj rejimleri
Kronik obstrüktif akciğer hastalığı: artan solunum sıkıntısı. Özellikle gün içinde, özellikle fiziksel efor sırasında, artan sık ve ağır balgam çıkarma ile. Özellikle hastalığın ilerleyen aşamalarında genellikle ek enfeksiyonların neden olduğu ani bir bozulma, yaşamı tehdit eden durumlara yol açabilir. özel esneklik. . Kronik obstrüktif akciğer hastalığı: hemen sigara içme, oksijen.
Beden eğitimi ile uğraşmayan gençlerin solunum yetmezliği belirtileri gösterme olasılığının çok daha yüksek olduğu belirtilmektedir.
Yetişkinlerde provoke edici faktörler
KOAH en sık 40 yaşın üzerindeki kişilerde teşhis edilir. Bu, aşağıdaki kışkırtıcı faktörlerden kaynaklanmaktadır:
Hastalığın gelişmesine neden olan nedenin zamanında belirlenmesi ve ortadan kaldırılması ciddi komplikasyonların gelişmesini önlemeye yardımcı olacaktır.
Amaç, hastalığın ilerlemesini azaltmak ve hastaların yaşam kalitesini iyileştirmektir. Akut bozulmalarda ve kandaki oksijen seviyesinin düşük olduğu hastalığın ilerleyen evrelerinde oksijene ihtiyaç duyulur. Nostalji masajları öksürüğü giderir. . Duman tamamen durduğunda solunum fonksiyonunun bozulması önlenebilir. Mevcut pulmoner hipertansiyona artık güvenilemez.
Otlar ile kronik obstrüktif hastalığın tedavisi
En yaygın komplikasyon bakteriyel bir enfeksiyondur ve: solunum fonksiyonu giderek daha fazla bozulur. Hastanın hastaneye yatırılması ve antibiyotik ve inhalasyonlarla tedavi edilmesi gerekebilir. Hastalığın son aşamasında, gaz değişimi o kadar şiddetli bir şekilde bozulur ki, hasta oksijen eksikliğinden ya savaşır ya da ölür.
Belirtiler ve Tanı
Hastalık nasıl teşhis edilir? Belirtiler hastalığın evresine bağlıdır:

Ancak KOAH tanısı sadece ortaya çıkan semptomlar temelinde yapılmaz, özellikle erken bir aşamada tezahürleri diğer rahatsızlıklarla karıştırılabilir. Kesin teşhis yapılmadan önce, ayırıcı tanı astım, tüberküloz ile.
Kronik akciğer hastalığının da hastanın durumu üzerinde uzun vadeli bir etkisi vardır. Zamanla, pulmoner damarlardaki basınç artar = pulmoner. Bunun sonucunda sağ ventrikül odası aşırı yüklenir ve kardiyo egzersizi oluşur. Buna nefes darlığı ve fiziksel elastikiyet ve yaşam kalitesinde sınırlamada bir artış eşlik eder.
İlk başta, solunum sıkıntısı sadece şiddetli fiziksel stresle ortaya çıkar. Hastalığın sonraki aşamalarında, solunum sıkıntısı zaten ortaya çıkabilir. Bu, erken terapi, rehabilitasyon önlemleri ve sigara içenler ile önlenebilir. Astım gibi diğer akciğer koşullarını saptamak için başka testler gerekebilir.
Bunun için hastaya bir dizi çalışma reçete edilir:
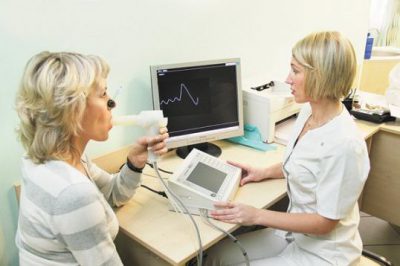
Sadece tüm muayene verileri temelinde KOAH tanısı konur.
Hastalık prognozu
Hastalık ne kadar erken tespit edilir ve tedaviye başlanırsa prognozun o kadar iyi olacağını unutmamak önemlidir. Gelişimin erken evrelerinde KOAH, provoke edici faktörler dışlanırsa ve bakım tedavisi düzenli olarak alınırsa, hastanın uzun süre aktif bir yaşam tarzı sürmesine izin verir. Pulmonologlar, hastalık ne kadar erken tespit edilirse prognozun o kadar iyi olduğunu not eder.
İyi terapi sonuçları ancak doktor ve hasta arasındaki sürekli işbirliği ile elde edilebilir. Sigaradan kaçınmak ve mümkün olduğunca sigaradan kaçınmak etkili bir korunmadır. Sigarayı bırakma kursları, sigarayı bırakmanıza ve sigarayı bıraktıktan sonra kilo alma gibi zorluklardan kaçınmanıza yardımcı olabilir.
Bu hastalığın aktif tedavisi ve müteakip tedavi, performansta ve yaşam kalitesinde bir iyileşmeye yol açar. Hasta eğitimi ve rehabilitasyon kursları, günlük yaşamda ve seyahatte hastalıkların tedavisinde güvenliği sağlamakta ve dayanıklılığı artırmaktadır.
KOAH ile prognoz ve yaşam beklentisi, hastalığın evresine bağlıdır:
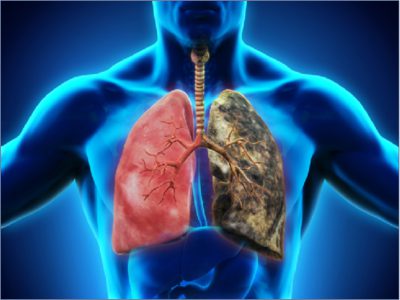
KOAH ciddi hastalık, ihlal eden solunum fonksiyonu akciğerler ve sadece zamanında teşhis ciddi sakatlıklardan kaçınmaya yardımcı olacaktır.
Hastalarda, kişinin kendi hastalığını tam olarak anlaması, uygun tedavi prosedürünü seçmede ortaklığa dayalı karar verme sürecine büyük ölçüde katkıda bulunabilir ve böylece tedavinin başarısına önemli ölçüde katkıda bulunabilir. Ortaklık temelinde karar verme uygulaması, sağlık çalışanları ve hastalar, bireysel hasta için en iyi tedaviyi bulmak için birlikte çalışır. Kendi tedavisini yapan hastaların kendi sağlıkları için çalışma olasılıkları çok daha yüksektir. İyi hasta bilgisi, tedavi kararlarına hastanın katılımının merkezinde yer alır.
Öksürük genellikle rahatsız ediciyse ve orta derecede fiziksel efor sırasında nefes darlığı ortaya çıkarsa, akciğerlerin fonksiyonel durumunu kontrol etmek gerekir, çünkü hastalığın zamanında tespiti ve tedavisi, sakatlıkla sonuçlanabilecek ciddi komplikasyonların önlenmesine yardımcı olacaktır ve ağır vakalar, ölüm.
Ancak, size KOAH teşhisi konduysa, çoğu durumda bu, ölüme hazırlanmak için bir neden değildir: alevlenmelerin zamanında tedavisi ve provoke edici faktörlerin ortadan kaldırılması, hastalığın şiddetli evresinin başlamasını birkaç on yıl geciktirmeye yardımcı olacaktır.
Hastalığın gelişim aşamaları
Buna karşılık yakınları, hastalık hakkında bilgilendirilmeleri halinde yakın akrabalarına veya sevdiklerine yardım edebilirler. Son olarak, ilgilenen okuyucular da yararlanır. Bu bilgilerin içeriği tıbbi tavsiyeye dayanmaktadır ve tıbbi uygulamanın ihtiyaçlarına göre uyarlanmıştır. Ancak, bu belgede yer alan bilgiler tıbbi tavsiye yerine geçemez. Aşağıda bu hasta bilgilerinin paylaşıldığı bölümlerin kısa bir özetini bulacaksınız.
Bu bilgilendirme hizmetinin amacı, okuyuculara tıbbi uzmanlığa ihtiyaç duymadan anlaşılabilir, yüksek kaliteli içerik sağlamaktır. Tamlık iddiası yoktur. Her durumda, ilgili hekime danışılabilir ve danışılmalıdır. Bu hasta bilgileri tıbbi tavsiye, teşhis veya tedavi ile değiştirilemez. En yaygın iki tip kronik bronşit ve amfizemdir.
KOAH tedavisinin modern yöntemleri
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI
KOAH, tüm akciğer dokusu yapılarındaki büyük morfolojik değişikliklere dayanan, kirleticilerin neden olduğu kronik inflamasyonun bir sonucu olarak geri dönüşü olmayan obstrüksiyonda ilerleyici bir artış ile karakterizedir. kardiyovasküler sistemler s ve solunum kasları.
KOAH, sınırlı fiziksel performansa, hastaların sakatlığına ve bazı durumlarda ölüme yol açar.
Kronik obstrüktif akciğer hastalığı nedir
Doktorunuz, durumunuzu teşhis etmeye yardımcı olmak için akciğer fonksiyon testleri veya kan testleri yapabilir. Kronik obstrüktif akciğer hastalığı, solunum güçlüğüne neden olan ve akciğerlere hava akışını engelleyen akciğer hastalıklarını ifade eder.
Kronik bronşit, bronşların iltihaplanması ve daralmasıdır. Ayrıca hava akışını engelleyerek aşırı mukus oluşturur. Solunum yollarınızdaki mukusu temizlemek için ortaya çıkan kronik bir öksürük geliştirebilirsiniz. Bronşitin kronik olarak kabul edilebilmesi için, iki yıl boyunca yılda en az üç ay süren bir öksürüğünüz olması gerekir.
KOAH terimi, hastalığın tüm evrelerini dikkate alarak, kronik obstrüktif bronşit, kronik pürülan obstrüktif bronşit, pulmoner amfizem, pnömoskleroz, pulmoner hipertansiyon, kronik kor pulmonaleyi içerir.
Terimlerin her biri - kronik bronşit, pulmoner amfizem, pnömoskleroz, pulmoner hipertansiyon, kor pulmonale - sadece KOAH'ta meydana gelen morfolojik ve fonksiyonel değişikliklerin özelliğini yansıtır.
Amfizem, hava keselerinin astarı hasar gördüğünde ve akciğerlerde hava cepleri oluştuğunda ortaya çıkar. Hava hapsolduğunda, akciğerler yavaş yavaş büyür ve elastikiyetini kaybeder, akciğerler tam olarak nefes alamadığından nefes almayı zorlaştırır.
Bunun ana nedeni uzun süreli sigara içimidir. Yarım sigara dumanı Hava kirliliği İşyerinde zararlı dumanlara veya toza uzun süre maruz kalma. Bu hastalarda akciğerlerin tabanında yer alan amfizem gelişir. Dudaklarda veya tırnaklarda siyanoz veya mavi renk değişikliği. Tükenmişlik.
- Nefes almada zorluk Kronik öksürük, genellikle aşırı mukuslu.
- Tekrarlayan solunum yolu enfeksiyonları.
- Duyarlılık.
- sızdırmazlık
"KOAH" teriminin klinik uygulamada ortaya çıkması, resmi mantığın temel yasasının bir yansımasıdır - "bir fenomenin bir adı vardır."
10. revizyonun Uluslararası Hastalıklar ve Ölüm Nedenleri Sınıflandırmasına göre, KOAH, KOAH - kronik obstrüktif bronşit ve bazen bronşiyal astım gelişimine yol açan altta yatan hastalığın koduyla şifrelenir.
Epidemiyoloji. Dünyada KOAH prevalansının tüm yaş gruplarında erkekler ve kadınlar arasında 1000 kişide sırasıyla 9,3 ve 7,3 olduğu tespit edilmiştir.
1990'dan 1999'a kadar olan dönem için. Kadınlarda KOAH insidansı erkeklerden daha fazla arttı - %25'e kıyasla %69.
Bu veriler, KOAH için en önemli risk faktörü olan tütün kullanımının yaygınlığında erkekler ve kadınlar arasında değişen durumu ve ayrıca kadınların yiyecek hazırlama ve yakıt yakmada evdeki hava kirleticilerine maruz kalmasının artan rolünü yansıtmaktadır.
KOAH, mortalitenin artmaya devam ettiği en yaygın hastalıklardan biridir.
ABD Ulusal Sağlık Enstitüleri'ne göre, 45 yaşın altındaki kişilerde KOAH ölüm oranları düşüktür, ancak daha büyük yaş gruplarında 4-5. sıradadır, yani ABD ölüm yapısında önde gelen nedenlerden biridir.
etiyoloji. KOAH, buna neden olan hastalık tarafından tanımlanır.
KOAH, zararlı (toksik) etkiye sahip faktörlerin bronşiyal mukozaya uzun süre maruz kalması sonucu gerçekleşen genetik bir yatkınlığa dayanmaktadır.
Ek olarak, insan genomunda şimdiye kadar KOAH gelişimiyle ilişkili birkaç mutasyona uğramış gen lokusu keşfedilmiştir.
Her şeyden önce, bu, vücudun antiproteaz aktivitesinin temeli ve nötrofil elastazın ana inhibitörü olan arantitripsin eksikliğidir. a1-antitripsin konjenital eksikliğine ek olarak, a1-antikimotripsin, a2-makroglobulin, vitamin D bağlayıcı protein ve sitokrom P4501A1'deki kalıtsal kusurlar KOAH'ın gelişiminde ve ilerlemesinde rol oynayabilir.
Patogenez. Kronik obstrüktif bronşit hakkında konuşursak, etiyolojik faktörlerin etkisinin ana sonucu kronik inflamasyonun gelişmesidir. Enflamasyonun lokalizasyonu ve tetikleyici faktörlerin özellikleri, COB'deki patolojik sürecin özelliklerini belirler. COB'deki inflamasyonun biyolojik belirteçleri nötrofillerdir.
Ağırlıklı olarak lokal antiproteaz eksikliğinin oluşumunda, "oksidatif stresin" gelişiminde rol oynarlar, inflamasyonun özelliği olan süreçler zincirinde önemli bir rol oynarlar ve sonuçta geri dönüşü olmayan sonuçlara yol açarlar. morfolojik değişiklikler.
Hastalığın patogenezinde önemli bir rol, bozulmuş mukosiliyer klirens ile oynanır. Hava yollarının normal işleyişinin en önemli bileşeni olan mukosiliyer taşımanın etkinliği, siliyer epitelin siliyer aparatının etkisinin koordinasyonuna ve ayrıca bronşiyal sekresyonların kalitatif ve kantitatif özelliklerine bağlıdır.
Risk faktörlerinin etkisi altında, kirpiklerin hareketi tamamen durana kadar bozulur, kirpikli epitel hücrelerinin kaybı ve goblet hücrelerinin sayısının artmasıyla epitel metaplazisi gelişir. Bronş salgısının bileşimi, önemli ölçüde inceltilmiş kirpiklerin hareketini bozan değişir.
Bu, küçük hava yollarının tıkanmasına neden olan mukostaz oluşumuna katkıda bulunur. Bronşiyal sekresyonun viskoelastik özelliklerindeki değişime, ikincisinin bileşimindeki önemli kalitatif değişiklikler de eşlik eder: salgıda antiviral ve antimikrobiyal aktiviteye sahip olan lokal bağışıklığın spesifik olmayan bileşenlerinin içeriği - interferon, laktoferin ve lizozim - azalır . Bununla birlikte sekretuar IgA içeriği azalır.
Mukosiliyer klirens ihlalleri ve lokal immün yetmezlik fenomeni, mikroorganizmaların kolonizasyonu için en uygun koşulları yaratır.
Azaltılmış bakterisit potansiyeli olan kalın ve viskoz bronşiyal mukus, çeşitli mikroorganizmalar (virüsler, bakteriler, mantarlar) için iyi bir üreme alanıdır.
Listelenen patojenetik mekanizmaların tüm kompleksi, COB'nin karakteristiği olan iki ana sürecin oluşumuna yol açar: bozulmuş bronşiyal açıklık ve merkezcil amfizem gelişimi.
COB'deki bronş tıkanıklığı, geri dönüşü olmayan ve geri döndürülebilir bileşenlerden oluşur.
Geri dönüşü olmayan bileşen, akciğerlerin ve fibrozun elastik kollajen tabanının yok edilmesi, bronşiyollerin şeklindeki değişiklikler ve obliterasyon ile belirlenir. Tersinir bileşen, iltihaplanma, bronşiyal düz kasların kasılması ve aşırı mukus salgılanması nedeniyle oluşur. COB'deki ventilasyon bozuklukları esas olarak obstrüktiftir ve ekspiratuar dispne ve bronş obstrüksiyonunun şiddetini yansıtan bir gösterge olan FEV'de azalma ile kendini gösterir. COB'nin zorunlu bir işareti olarak hastalığın ilerlemesi, FEV1'de yıllık 50 ml veya daha fazla azalma ile kendini gösterir.
sınıflandırma"Kronik Obstrüktif Akciğer Hastalığı için Küresel Girişim" (GOLD - Kronik Obstrüktif Akciğer Hastalığı için Küresel Strateji) uluslararası programının uzmanları, KOAH'ın aşağıdaki aşamalarını ayırt eder:
■ Aşama I - hafif KOAH. Bu aşamada hasta, akciğer fonksiyonunun bozulduğunu fark etmeyebilir. Obstrüktif bozukluklar - FEV1'in akciğerlerin zorlu vital kapasitesine oranı %70'den azdır, FEV1 uygun değerlerin %80'inden fazladır. Genellikle, ancak her zaman değil, kronik öksürük ve balgam üretimi.
■ Evre II - orta derecede KOAH. Bu, hastaların başvurduğu aşamadır. Tıbbi bakım nefes darlığı ve hastalığın alevlenmesi nedeniyle. Obstrüktif bozukluklarda bir artış ile karakterizedir (FEV1 %50'den fazladır, ancak gereken değerlerin %80'inden azdır, FEV1'in zorlu vital kapasiteye oranı %70'den azdır). ile ortaya çıkan nefes darlığı semptomlarında bir artış vardır. fiziksel aktivite.
■ Aşama III - şiddetli KOAH seyri. Hava akımı sınırlamasında daha fazla artış (FEV1'in zorlu vital kapasiteye oranı %70'den az, FEV1 %30'dan fazla, ancak uygun değerlerin %50'sinden az), nefes darlığında artış, ve sık alevlenmeler.
■ Aşama IV - aşırı şiddetli KOAH seyri. Bu aşamada yaşam kalitesi belirgin şekilde bozulur ve alevlenmeler yaşamı tehdit edebilir. Hastalık, sakatlayıcı bir seyir alır. Aşırı şiddetli bronş tıkanıklığı ile karakterizedir (FEV1'in zorlu vital kapasiteye oranı %70'in altındadır, FEV1 beklenen değerlerin %30'undan azdır veya FEV1 varlığında uygun değerlerin %50'sinden azdır). solunum yetmezliği). Solunum yetmezliği: paO2 8,0 kPa'dan (60 mmHg) az veya oksijen satürasyonu %88'den az, paCO2 ile veya paCO2 olmadan 6,0 kPa (45 mmHg) üzerinde. Bu aşamada kor pulmonale gelişebilir.
Hastalığın seyri. Hastalığın seyrinin doğasını değerlendirirken, sadece klinik tabloyu değiştirmek değil, aynı zamanda bronş açıklığındaki düşüşün dinamiklerini belirlemek de önemlidir. Bu durumda, FEV1 parametresinin belirlenmesi - ilk saniyedeki zorlu ekspiratuar hacim - özellikle önemlidir. Normalde, yaşla birlikte, sigara içmeyenlerde FEV1'de yılda 30 ml'lik bir düşüş görülür. Sigara içenlerde bu parametredeki düşüş yılda 45 ml'ye ulaşır. Prognostik olarak olumsuz bir işaret, FEV1'de 50 ml'lik bir yıllık azalmadır ve bu, hastalığın ilerleyici bir seyrini gösterir.
Klinik. Kronik obstrüktif bronşit gelişiminin nispeten erken evrelerindeki ana şikayet, esas olarak sabahları üretken bir öksürüktür. Hastalığın ilerlemesi ve obstrüktif bir sendromun eklenmesiyle, az çok sürekli nefes darlığı ortaya çıkar, öksürük daha az üretken, paroksismal, hacklenir.
Oskültasyon çok çeşitli fenomenleri ortaya çıkarır: zayıflamış veya zor nefes alma, kuru ıslık ve çeşitli boyutlarda ıslak raller, plevral yapışıklıklar varlığında, kalıcı plevral “çatırtı” duyulur. Şiddetli hastalığı olan hastalarda genellikle klinik semptomlar amfizem; özellikle zorla ekshalasyonda kuru raller; hastalığın sonraki aşamalarında kilo kaybı mümkündür; siyanoz (yokluğunda hafif bir hipoksemi olabilir); periferik ödem varlığı; servikal damarların şişmesi, sağ kalpte bir artış.
Oskültasyon, pulmoner arterdeki ilk tonun bölünmesini belirler. Triküspit kapağın projeksiyon alanındaki gürültünün ortaya çıkması, pulmoner hipertansiyonu gösterir, ancak oskültatuar semptomlar şiddetli amfizem tarafından maskelenebilir.
Hastalığın alevlenmesinin belirtileri: pürülan balgam görünümü; balgam miktarında artış; artan nefes darlığı; akciğerlerde artan hırıltı; göğüste ağırlık görünümü; sıvı birikmesi.
Kanın akut faz reaksiyonları zayıf bir şekilde ifade edilir. Eritrositoz ve buna bağlı olarak ESR'de bir azalma gelişebilir.
Balgamda, COB alevlenmesine neden olan ajanlar tespit edilir.
Göğüs radyografileri artmış ve deforme olmuş bronkovasküler patern ve pulmoner amfizem belirtileri gösterebilir. Dış solunumun işlevi, obstrüktif tipe göre bozulur veya obstrüktifin baskınlığı ile karıştırılır.
Teşhis.Öksürüğü, aşırı balgam üretimi ve/veya nefes darlığı olan her kişide KOAH tanısı düşünülmelidir. Her hastada hastalığın gelişimi için risk faktörlerini dikkate almak gerekir.
Bu semptomlardan herhangi birinin varlığında, dış solunumun işlevi hakkında bir çalışma yapmak gerekir.
Bu işaretler tek başına tanısal olarak önemli değildir, ancak birçoğunun varlığı hastalığın olasılığını artırır.
Kronik öksürük ve aşırı balgam üretimi genellikle uzun süre dispneye yol açan ventilasyon problemlerinden önce gelir.
Bronş tıkanıklığı sendromu gelişiminin diğer nedenlerini dışlayarak kronik obstrüktif bronşit hakkında konuşmak gerekir.
Tanı kriterleri - risk faktörleri + prodüktif öksürük + bronş tıkanıklığı.
Resmi bir COB teşhisi koymak, bir sonraki adımı gerektirir - tıkanıklığın derecesinin, tersine çevrilebilirliğinin ve ayrıca solunum yetmezliğinin ciddiyetinin belirlenmesi.
Kronik prodüktif öksürük veya kökeni belirsiz olan efor dispnesinde ve zorlu ekspiratuar yavaşlama belirtilerinde COB'den şüphelenilmelidir.
Nihai teşhisin temeli:
- mümkün olan tüm araçlar kullanılarak yoğun tedaviye rağmen devam eden fonksiyonel hava yolu obstrüksiyonu belirtilerinin tespiti;
- bu fonksiyonel bozuklukların nedeni olarak belirli bir patolojinin (örneğin, silikoz, tüberküloz veya üst solunum yolu tümörü) dışlanması.
Bu nedenle, KOAH tanısı için anahtar semptomlar.
Kronik öksürük hastayı sürekli veya periyodik olarak rahatsız eder; gündüzleri daha sık, geceleri daha az görülür.
Öksürük, hastalığın önde gelen semptomlarından biridir, KOAH'ta kaybolması, olumsuz bir işaret olarak kabul edilmesi gereken öksürük refleksinde azalmaya işaret edebilir.
Kronik balgam üretimi: Hastalığın başlangıcında balgam miktarı azdır. Balgam doğada mukusludur ve esas olarak sabahları atılır.
Bununla birlikte, hastalığın alevlenmesi ile miktarı artabilir, daha viskoz hale gelir, balgamın rengi değişir. Nefes darlığı: ilerleyici (zamanla artar), kalıcı (günlük). Eforla ve solunum sırasında artar bulaşıcı hastalıklar.
Risk faktörlerinin tarihteki etkisi; sigara ve tütün dumanı; endüstriyel toz ve kimyasallar; ev ısıtma cihazlarından çıkan duman ve yemek pişirmekten çıkan dumanlar.
Klinik muayene sırasında, akciğerler üzerinde, solunum döngüsünde uzamış bir ekspiratuar faz belirlenir - perküsyon ile kutu gölgeli bir pulmoner ses, akciğerlerin oskültasyonu ile - zayıflamış veziküler solunum, dağınık kuru raller. Tanı, dış solunum fonksiyonunun bir çalışması ile doğrulanır.
Zorlu vital kapasitenin (FVC), birinci saniyedeki zorlu ekspiratuar hacminin (FEV1) belirlenmesi ve FEV/FVC indeksinin hesaplanması. Spirometri, zorlu ekspiratuar akışta yavaşlama (FEV1'de azalma) ile birlikte ekspiratuar solunum akışında karakteristik bir azalma gösterir. Zorlu ekspiratuar yavaşlama da akış-hacim eğrilerinde açıkça görülmektedir. Şiddetli COB'li hastalarda VC ve fVC biraz azalır, ancak ekshalasyon parametrelerinden normale yakındır.
FEV1 normalden çok daha düşüktür; klinik olarak şiddetli KOAH'ta FEV1/VC oranı genellikle %70'in altındadır.
Tanı, ancak bu bozukluklar uzun süreli, maksimum yoğun tedaviye rağmen devam ederse doğrulanmış olarak kabul edilebilir. Bronkodilatörlerin inhalasyonundan sonra FEV1'de %12'den fazla bir artış, hava yolu obstrüksiyonunun önemli bir geri dönüşümlü olduğunu gösterir. COB'lu hastalarda sıklıkla not edilir, ancak ikincisi için patognomonik değildir. Tek bir testle değerlendirildiğinde, böyle bir tersine çevrilebilirliğin olmaması, her zaman sabit bir tıkanıklığı göstermez.
Sıklıkla tıkanıklığın tersine çevrilebilirliği ancak uzun, en yoğun çalışmalardan sonra ortaya çıkar. İlaç tedavisi. Bronş tıkanıklığının tersine çevrilebilir bir bileşeninin oluşturulması ve daha ayrıntılı karakterizasyonu, bronkodilatörler (antikolinerjikler ve β2-agonistler) ile yapılan inhalasyon testleri sırasında gerçekleştirilir.
Berodual ile yapılan test, bronş tıkanıklığının tersine çevrilebilirliğinin hem adrenerjik hem de kolinerjik bileşenlerini objektif olarak değerlendirmenizi sağlar. Çoğu hastada, antikolinerjik ilaçların veya sempatomimetiklerin inhalasyonundan sonra FEV1'de bir artış vardır.
Bronşiyal obstrüksiyon, farmasötiklerin inhalasyonundan sonra FEV1'de %12 veya daha fazla artışla geri dönüşümlü olarak kabul edilir.
Bronkodilatör tedaviyi reçete etmeden önce farmakolojik bir test yapılması önerilir. Evde, akciğer fonksiyonunu izlemek için tepe akım ölçerler kullanılarak tepe ekspiratuar akım hızının (PEF) belirlenmesi tavsiye edilir.
Hastalığın istikrarlı ilerlemesi KOAH'ın en önemli belirtisidir. dışavurumculuk klinik işaretler KOAH'lı hastalarda sürekli artmaktadır. Hastalığın ilerlemesini belirlemek için tekrarlanan bir FEV1 belirlemesi kullanılır. FEV1'de yılda 50 ml'den fazla azalma, hastalığın ilerlediğini gösterir.
COB ile ventilasyon ve perfüzyon dağılımında bozukluklar meydana gelir ve kendilerini çeşitli şekillerde gösterirler. Fizyolojik ölü boşluğun aşırı ventilasyonu, akciğerlerde kan akışına göre çok yüksek olduğu, yani “boşta kaldığı” bölgelerin varlığını gösterir. Fizyolojik şant, aksine, kötü havalandırılan ancak iyi perfüze olan alveollerin varlığını gösterir.
Bu durumda pulmoner arterlerden sol kalbe gelen kanın bir kısmı tam oksijenlenmez ve bu da hipoksemiye yol açar.
Daha sonraki aşamalarda, fizyolojik şantların neden olduğu hipoksemiyi şiddetlendiren hiperkapni ile birlikte genel alveolar hipoventilasyon meydana gelir.
Kronik hiperkapni genellikle iyi dengelenir ve hastalığın keskin alevlenme dönemleri dışında kan pH'ı normale yakındır. Göğüs organlarının röntgeni.
Hastanın muayenesi, tercihen bir X-ray görüntü yoğunlaştırıcı ile 35x43 cm boyutlarında bir film üzerinde karşılıklı olarak dik iki projeksiyonda görüntülerin üretilmesiyle başlamalıdır.
Poliprojeksiyon radyografisi, akciğerlerdeki iltihaplanma sürecinin lokalizasyonunu ve kapsamını, bir bütün olarak akciğerlerin durumunu, akciğerlerin köklerini, plevra, mediasten ve diyaframı değerlendirmenize olanak tanır. Durumu çok ciddi olan hastalar için yalnızca doğrudan projeksiyonda bir resme izin verilir. CT tarama.
Akciğer dokusundaki yapısal değişiklikler, dış solunum fonksiyonunun çalışmasında tespit edilen ve uygun değerlerin %80'inden daha düşük ortalama göstergelerle tahmin edilen, geri dönüşü olmayan hava yolu obstrüksiyonundan önemli ölçüde ileridedir.
KOAH'ın sıfır aşamasında, BT kullanılarak akciğer dokusunda büyük değişiklikler tespit edilir. Bu, hastalığın tedavisine mümkün olduğunca erken başlama sorusunu gündeme getirmektedir. Ek olarak, BT, kronik sigara içenlerde olasılığı sağlıklı insanlardan çok daha yüksek olan akciğer tümörlerinin varlığını dışlamayı mümkün kılar. BT erişkinlerde yaygın konjenital malformasyonları saptayabilir: kistik akciğer, pulmoner hipoplazi, konjenital lober amfizem, bronkojenik kistler, bronşektazi ve ayrıca KOAH'ın seyrini önemli ölçüde etkileyebilecek diğer geçmiş akciğer hastalıklarıyla ilişkili akciğer dokusundaki yapısal değişiklikler.
KOAH'ta BT, etkilenen bronşların anatomik özelliklerinin incelenmesine, bu lezyonların bronşun proksimal veya distal kısmındaki yaygınlığının belirlenmesine; bu yöntemlerin yardımıyla bronşiyal etazlar daha iyi teşhis edilir, lokalizasyonları açıkça belirlenir.
Elektrokardiyografi yardımı ile miyokardın durumu ve sağ ventrikül ve atriyumun hipertrofi ve aşırı yüklenmesi belirtilerinin varlığı değerlendirilir.
saat laboratuvar araştırması eritrosit sayısı kronik hipoksemili hastalarda eritrositozu ortaya çıkarabilir.
Lökosit formülünü belirlerken, bazen kural olarak astım tipi COB'yi gösteren eozinofili tespit edilir.
Balgam muayenesi belirlemek için yararlıdır hücresel bileşim bronşiyal sekresyon, bu yöntemin değeri göreceli olmasına rağmen. bakteriyolojik araştırma bronş ağacında pürülan bir süreç belirtileri olan patojeni ve ayrıca antibiyotiklere duyarlılığını tanımlamak için balgam gereklidir. Semptomların değerlendirilmesi.
İlerleme hızı ve ciddiyeti KOAH semptomları etiyolojik faktörlerin etkisinin yoğunluğuna ve bunların birleşik etkisine bağlıdır. Tipik durumlarda, hastalık kendini 40 yaşın üzerinde hissettirir. Öksürük, 40-50 yaşlarında ortaya çıkan en erken semptomdur. Bu zamana kadar, soğuk mevsimlerde bölümler oluşmaya başlar. solunum yolu enfeksiyonu, başlangıçta bir hastalıkta ilişkili değildir.
Daha sonra öksürük, geceleri nadiren şiddetlenen günlük bir karakter alır. Öksürük genellikle verimsizdir; doğada paroksismal olabilir ve tütün dumanının solunması, hava değişiklikleri, kuru soğuk havanın solunması ve bir dizi başka faktör tarafından kışkırtılabilir çevre.
Balgam az miktarda, daha sık olarak sabahları salgılanır ve mukuslu bir karaktere sahiptir. Bulaşıcı nitelikteki alevlenmeler, hastalığın tüm belirtilerinin şiddetlenmesi, pürülan balgamın ortaya çıkması ve miktarında bir artış ve bazen de salınımında bir gecikme ile kendini gösterir. Balgam viskoz bir kıvama sahiptir, genellikle içinde salgı "topakları" bulunur.
Hastalığın alevlenmesi ile balgam yeşilimsi bir renk alır, görünebilir kötü koku.
KOAH'ta objektif bir muayenenin tanısal değeri ihmal edilebilir düzeydedir. Fiziksel değişiklikler hava yolu tıkanıklığının derecesine, amfizemin şiddetine bağlıdır.
COB'nin klasik belirtileri, hava yollarının daralmasını gösteren tek bir nefesle veya zorlu ekspirasyonla birlikte hırıltıdır. Bununla birlikte, bu belirtiler hastalığın şiddetini yansıtmaz ve bunların yokluğu bir hastada COB varlığını dışlamaz.
Solunumun zayıflaması, göğüs genişlemesinin kısıtlanması, solunum eylemine ek kasların katılımı, merkezi siyanoz gibi diğer belirtiler de hava yolu tıkanıklığının derecesini göstermez.
Bronkopulmoner enfeksiyon - sık olmasına rağmen, alevlenmenin tek nedeni değildir.
Bununla birlikte, eksojen zararlı faktörlerin artan etkisi veya yetersiz fiziksel aktivite nedeniyle hastalığın alevlenmesi geliştirmek mümkündür. Bu durumlarda, solunum sistemine verilen hasar belirtileri daha az belirgindir.
Hastalık ilerledikçe, alevlenmeler arasındaki aralıklar kısalır.
Hastalık ilerledikçe nefes darlığı, alışılmış fiziksel efor sırasında havasızlık hissinden istirahatte belirgin belirtilere kadar değişebilir.
Eforla hissedilen dispne, öksürüğün başlamasından ortalama 10 yıl sonra ortaya çıkar.
Çoğu hastanın bir doktora görünme nedenidir ve hastalıkla ilişkili sakatlık ve kaygının ana nedenidir.
sen aşağı indikçe akciğer fonksiyonu nefes darlığı daha belirgin hale gelir. Amfizem ile hastalığın başlangıcı ondan mümkündür.
Bu, bir kişinin işyerinde ince dağılmış (5 mikrondan daha az) kirleticilerle temas ettiği durumlarda ve ayrıca kalıtsal a1-antitripsin eksikliğinde ortaya çıkar ve erken panlobüler amfizem gelişimine yol açar.
Medical Research Council Dispne Ölçeği (MRC), dispnenin şiddetini ölçmek için kullanılır.
KOAH tanısını formüle ederken, hastalığın seyrinin ciddiyeti belirtilir: hafif seyir (evre I), orta seyir (evre II), şiddetli seyir (evre III) ve aşırı şiddetli seyir (evre IV), alevlenme veya remisyon hastalığın, pürülan bronşitin alevlenmesi (varsa); komplikasyonların varlığı (kor pulmonale, solunum yetmezliği, dolaşım yetmezliği), risk faktörlerini, sigara içen indeksini gösterir.
KOAH tedavisi istikrarlı bir durumda.
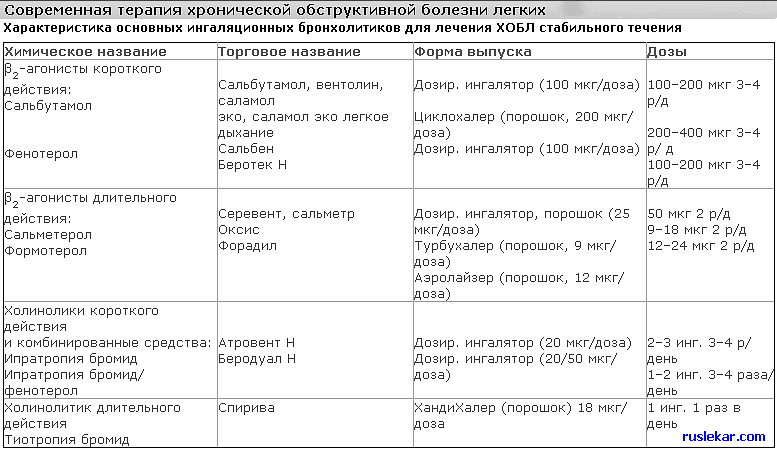
1. Bronkodilatörler KOAH'ın karmaşık tedavisinde lider bir yer işgal eder. KOAH'lı hastalarda bronş tıkanıklığını azaltmak için kısa ve uzun etkili antikolinerjik ilaçlar, kısa ve uzun etkili β2-agonistler, metilksantinler ve bunların kombinasyonları kullanılır.
KOAH semptomlarını önlemek veya azaltmak için bronkodilatörler "istek üzerine" veya düzenli olarak verilir.
Bronş tıkanıklığının ilerleme hızını önlemek için uzun süreli ve düzenli tedavi bir önceliktir. M-kolinolitik ilaçlar, KOAH tedavisinde birinci basamak ilaçlar olarak kabul edilir ve bunların reçete edilmesi, hastalığın tüm şiddet dereceleri için zorunludur.
Orta, şiddetli ve çok şiddetli KOAH için uzun etkili bronkodilatörler (tiotropium bromür - spiriva, salmeterol, formoterol) ile düzenli tedavi önerilir.
Orta, şiddetli veya aşırı şiddetli KOAH'lı hastalara inhale M-kolinolitikler, uzun etkili β2-agonistler monoterapi olarak veya uzun süreli teofilinlerle kombinasyon halinde reçete edilir. Ksantinler KOAH'ta etkilidir, ancak potansiyel toksisiteleri nedeniyle ikinci sıra ilaçlardır. Daha şiddetli hastalık için düzenli inhale bronkodilatör tedavisine eklenebilirler.
antikolinerjik ilaçlar(AHİ). Antikolinerjik ilaçların (M-antikolinerjikler) inhalasyon yoluyla uygulanması, hastalığın tüm şiddet dereceleri için tavsiye edilir. KOAH'ta bronşiyal obstrüksiyonun önde gelen geri dönüşümlü bileşeni parasempatik tondur. Bu nedenle KOAH tedavisinde ACP'ler ilk seçenektir. Kısa etkili antikolinerjik ilaçlar.
En iyi bilinen kısa etkili AChP, ölçülü doz aerosol inhaler olarak temin edilebilen ipratropium bromürdür. İpratropium bromür, parasempatik bir aracı olan asetilkolinin bir antagonisti olarak vagus siniri reflekslerini inhibe eder. gergin sistem. Günde dört kez 40 mcg (2 doz) olarak dozlanır.
Bronşların M-kolinerjik reseptörlerinin duyarlılığı yaşla birlikte zayıflamaz. Bu, KOAH'lı yaşlı hastalarda antikolinerjiklerin kullanımına izin verdiği için özellikle önemlidir. B
Bronşiyal mukozadan düşük emilim nedeniyle, ipratropium bromür pratik olarak sistemik yan etkilere neden olmaz, bu da kardiyovasküler hastalıkları olan hastalarda yaygın olarak kullanılmasına izin verir.
ACP'lerin bronşiyal mukus salgılanması ve mukosiliyer taşıma süreçleri üzerinde olumsuz bir etkisi yoktur.
Kısa etkili M-kolinolitikler, kısa etkili b2-agonistlere kıyasla daha uzun bronkodilatör etkiye sahiptir.
Birçok çalışma göstermiştir ki uzun süreli kullanımİpratropium bromür, KOAH tedavisinde kısa etkili β2-agonistlerle uzun süreli monoterapiden daha etkilidir.
Uzun süreli ipratropium bromür kullanımı, KOAH'lı hastalarda uyku kalitesini iyileştirir.
Amerikan Toraks Derneği'nden uzmanlar, ipratropium bromürün "...hastalığın semptomları hastaya rahatsızlık vermeye devam ettiği sürece" kullanılmasını önermektedir.
İpratropium bromür, günde 4 kez kullanıldığında KOAH'lı hastaların genel yaşam kalitesini iyileştirir ve kısa etkili b2 ~ agonistlerinin kullanımına kıyasla hastalığın alevlenme sayısını azaltır.
Solunan antikolinerjik ilaç ipratropium bromürün günde 4 kez kullanılması genel durumu iyileştirir.
IB'nin monoterapi olarak veya kısa etkili β2-agonistlerle kombinasyon halinde kullanılması alevlenmelerin sıklığını azaltır, böylece tedavi maliyetini düşürür.
Uzun etkili antikolinerjikler.
Yeni nesil AHP'nin bir temsilcisi, özel bir ölçülü doz toz inhaler Handi Haler ile inhalasyon için toz kapsüller şeklinde tiotropium bromürdür (spiriva). İlacın 0.018 mg'lık bir inhalasyon dozunda, etki zirvesi 30-45 dakika içinde, etki süresi 24 saattir.
Tek dezavantajı nispeten yüksek maliyetidir.
Tiotropium bromürün günde bir kez kullanılmasını mümkün kılan önemli bir etki süresi, düz kas hücrelerinin M-kolinerjik reseptörlerinden yavaş ayrılmasıyla sağlanır. Tiotropium bromürün tek bir inhalasyonundan sonra kaydedilen uzun süreli bronkodilatasyon (24 saat), 12 ay boyunca uzun süreli kullanımında bile devam eder ve buna bronşiyal açıklıkta bir iyileşme, solunum semptomlarında gerileme ve solunum semptomlarında bir iyileşme eşlik eder. yaşam kalitesi. KOAH'lı hastaların uzun süreli tedavisi ile tiotropium bromürün ipratropium bromür ve salmeterol üzerindeki terapötik üstünlüğü kanıtlanmıştır.
2. b2-agonistleri
kısa etkili b2 agonistleri.
Hafif KOAH'ta kısa etkili inhale bronkodilatörlerin "istek üzerine" kullanılması önerilir. Kısa etkili β2-agonistlerin (salbutamol, fenoterol) etkisi birkaç dakika içinde başlar, 15-30 dakika sonra zirveye ulaşır ve 4-6 saat sürer.
Çoğu durumda hastalar, ilaçların şüphesiz bir avantajı olan bir b2-agonist kullanımından hemen sonra nefes almanın rahatladığını not eder.
B2-agonistlerinin bronkodilatör etkisi, düz kas hücrelerinin b2-reseptörlerinin uyarılmasıyla sağlanır.
Ek olarak, b2-agonistlerinin etkisi altında AMP konsantrasyonundaki bir artış nedeniyle, sadece bronşların düz kaslarının gevşemesi değil, aynı zamanda epitel kirpiklerinin atılmasında bir artış ve iyileşmede bir iyileşme meydana gelir. Mukosiliyer taşımanın işlevi. Bronkodilatör etki daha yüksektir, daha distalde bronşiyal açıklığın baskın ihlalidir.
Kısa etkili β2-agonistlerin kullanımından sonra, hastalar birkaç dakika içinde durumlarında önemli bir iyileşme hissederler ve bunun olumlu etkisi genellikle onlar tarafından fazla tahmin edilir.
KOAH'ta monoterapi olarak kısa etkili β2-agonistlerin düzenli kullanımı önerilmez.
Bu gruptaki ilaçlar, eşlik eden koroner arter hastalığı ve hipertansiyonu olan hastalarda klinik öneme sahip olabilen geçici titreme, ajitasyon, kan basıncı artışı şeklinde sistemik reaksiyonlara neden olabilir.
Ancak, ne zaman inhalasyon uygulaması Terapötik dozlarda b2-agonistler, bu fenomenler nadirdir.
uzun etkili β2-agonistler (salmeterol ve formoterol), bronşiyal açıklıktaki değişikliklerden bağımsız olarak, KOAH'lı hastalarda klinik semptomları ve yaşam kalitesini iyileştirebilir, alevlenmelerin sayısını azaltabilir.
uzun etkili β2-agonistler, bronşiyal düz kas daralmasının 12 saatlik eliminasyonuna bağlı olarak bronş tıkanıklığını azaltır. In vitro olarak, salmeterolün solunum yolu epitelini bakterilerin (Haemophilus influenzae) zararlı etkilerinden koruma yeteneği gösterilmiştir.
Uzun etkili b2-agonist salmeterol, günde iki kez 50 mcg'lik bir dozda kullanıldığında KOAH'lı hastaların durumunu iyileştirir.
Formoterol, KOAH'lı hastalarda solunum fonksiyonu, semptomlar ve yaşam kalitesi üzerinde faydalı bir etkiye sahiptir.
Ek olarak, salmeterol solunum kaslarının kasılmasını iyileştirir, solunum kaslarının zayıflığını ve disfonksiyonunu azaltır.
Salmeterolün aksine, formoterol hızlı bir etki başlangıcına sahiptir (5-7 dakika sonra).
Uzatılmış β2-agonistlerin etki süresi, etkinlik kaybı olmadan 12 saate ulaşır, bu da ikincisini KOAH tedavisinde düzenli kullanım için önermemizi sağlar.
3. Kombinasyonlar bronkodilatörler ilaçlar.
Solunan bir β2-agonist (hızlı etkili veya yavaş etkili) ve AChP'nin kombinasyonuna, bu ilaçlardan herhangi birinin monoterapi olarak atanmasından daha büyük ölçüde bronşiyal açıklıkta bir iyileşme eşlik eder.
Orta ve şiddetli KOAH'ta seçici β2-agonistlerin M-antikolinerjiklerle birlikte reçete edilmesi önerilir. Çok uygun ve daha ucuz, bir inhalatördeki sabit ilaç kombinasyonlarıdır (berodual = IB 20 mcg + fenoterol 50 mcg).
Farklı etki mekanizmalarına sahip bronkodilatörlerin kombinasyonu, tek bir ilacın dozunu arttırmaya kıyasla etkinliği arttırır ve yan etki riskini azaltır.
Uzun süreli kullanımda (90 gün veya daha fazla), IB, b2-agonistleri ile kombinasyon halinde taşifilaksi geliştirmez.
Son yıllarda antikolinerjiklerin uzun etkili β2-agonistlerle (örneğin salmeterol ile) kombinasyonunda olumlu deneyimler birikmeye başlamıştır.
Bronş tıkanıklığının ilerlemesini önlemek için bronkodilatörler, özellikle ACP'ler ve uzun süreli β2-agonistleri ile uzun süreli ve düzenli tedavinin bir öncelik olduğu kanıtlanmıştır.
4. Uzun etkili teofiminler
Metilksantinler, seçici olmayan fosfodiesteraz inhibitörleridir.
Teofilinlerin bronkodilatör etkisi, β2-agonistlerin ve ACP'lerinkinden daha düşüktür, ancak yutulması (uzun formlar) veya parenteral olarak (inhale metilksantinler reçete edilmez) bazı hastalarda yararlı olabilecek bir dizi ek etkiye neden olur: sistemik pulmoner hipertansiyon, artan diürez, merkezi sinir sisteminin uyarılması, sistem, solunum kaslarının çalışmasının güçlendirilmesi. ACP'lerin ve β2-agonistlerin yetersiz etkinliği ile daha şiddetli hastalık için düzenli inhale bronkodilatör tedavisine ksantanlar eklenebilir.
KOAH tedavisinde teofilin faydalı olabilir, ancak potansiyel toksisitesi nedeniyle inhale bronkodilatörler tercih edilir.
KOAH'ta teofilinin etkinliğini gösteren tüm çalışmalar, uzun etkili ilaçlarla ilgilidir. Uzun süreli teofilin formlarının kullanımı, hastalığın gece belirtileri için endike olabilir.
Şu anda, teofilinler ikinci sıradaki ilaçlara aittir, yani ACP ve b2-agonistlerinden veya bunların kombinasyonlarından sonra reçete edilirler.
İnhale dağıtım araçlarını kullanamayan hastalara teofilin reçete etmek de mümkündür.
Yakın tarihli kontrollü klinik çalışmalara göre, teofilin ile kombinasyon tedavisi KOAH tedavisinde ek fayda sağlamamaktadır.
Ek olarak, KOAH'ta teofilin kullanımı advers reaksiyon riski ile sınırlıdır.
Bronkodilatör tedavisinin reçete taktikleri ve etkinliği.
KOAH'lı hastalarda bronkodilatörler hem talep üzerine (semptomların şiddetini stabil bir durumda ve alevlenme sırasında azaltmak için) hem de düzenli olarak (profilaktik amaçlar ve semptomların şiddetini azaltmak için) reçete edilebilir.
Tüm bronkodilatör sınıfları için FEV dinamikleri tarafından değerlendirilen doz-yanıt ilişkisi önemsizdir.
Yan etkiler farmakolojik olarak tahmin edilebilir ve doza bağımlıdır. Yan etkiler nadirdir ve inhalasyonla oral tedaviye göre daha hızlı çözülür.
İnhalasyon tedavisinde inhalerin etkin kullanımına ve inhalasyon tekniği konusunda hasta eğitimine özel önem verilmelidir.
B2-agonistleri kullanırken taşikardi, aritmi, titreme ve hipokalemi gelişebilir.
Bronkodilatör etki sağlayan dozların toksik olana yakın olduğu teofilin alırken taşikardi, kardiyak aritmiler ve dispepsi de ortaya çıkabilir.
Advers reaksiyon riski doktorun dikkatini ve kalp hızının, serum potasyum seviyelerinin ve EKG analizinin izlenmesini gerektirir, ancak bu ilaçların klinik uygulamada güvenliğini değerlendirmek için standart prosedürler yoktur.

Genel olarak, bronkodilatörlerin kullanımı, nefes darlığı ve diğer KOAH semptomlarının şiddetini azaltabilir, ayrıca egzersiz toleransını artırabilir, hastalığın alevlenme sıklığını ve hastaneye yatışları azaltabilir. Öte yandan, düzenli bronkodilatör alımı hastalığın ilerlemesini engellemez ve prognozunu etkilemez.
Hafif KOAH (evre I) için remisyon sırasında, talep üzerine kısa etkili bronkodilatör tedavisi endikedir.
Orta, şiddetli ve aşırı şiddetli KOAH'lı hastalarda (evre II, III, IV), tek bir ilaç veya bronkodilatörlerin bir kombinasyonu ile bronkodilatör tedavisi endikedir.
Bazı durumlarda, şiddetli ve aşırı derecede şiddetli KOAH'lı hastalar (evre III, IV), özellikle daha önce hastalığın alevlenmesi sırasında kullanılan bu tür bir tedaviden öznel bir iyileşme kaydettilerse, yüksek dozlarda nebulize bronkodilatör ile düzenli tedavi gerektirir.
İnhalasyon nebulizatör tedavisine duyulan ihtiyacı netleştirmek için, 2 hafta boyunca tepe akış ölçümü izlemesi ve performansta önemli bir iyileşme varlığında nebulizatör tedavisine devam edilmesi gerekir.
Bronkodilatörler KOAH için en etkili semptomatik tedaviler arasındadır.
Bronkodilatörlerin teslim yöntemleri
Mevcut çeşitli yollar KOAH tedavisinde bronkodilatörlerin verilmesi: inhalasyon (ipratropium bromür, tiotropium bromür, salbutamol, fenoterol, formoterol, salmeterol), intravenöz (teofilin, salbutamol) ve deri altı (adrenalin) enjeksiyonları, oral uygulama (teofilin, salbutamol).
Tüm bronkodilatörlerin, sistemik olarak uygulandığında klinik olarak anlamlı advers reaksiyonlara neden olabildikleri göz önüne alındığında, inhale dağıtım yolu daha çok tercih edilir.
Şu anda, iç pazarda ölçülü doz aerosol, toz inhalerler, nebülizör çözeltileri şeklinde ilaçlar bulunmaktadır.
Solunan bronkodilatörlerin uygulama yöntemini seçerken, her şeyden önce, hastanın bir ölçülü doz aerosolü veya diğerlerini doğru şekilde kullanma yeteneğinden hareket ederler. cep solunum cihazı.
Yaşlı hastalar veya zihinsel bozuklukları olan hastalar için, esas olarak bir spencer veya bir nebulizatör ile ölçülü doz bir aerosol kullanılması tavsiye edilir.
Teslimat araçlarının seçiminde belirleyici faktörler aynı zamanda bulunabilirliği ve maliyetidir. Kısa etkili m-antikolinerjikler ve kısa etkili b2-agonistleri esas olarak ölçülü doz aerosol inhalerleri şeklinde kullanılır.
Solunum yoluna ilaç verme etkinliğini arttırmak için, ilacın solunum yollarına akışını artırmak için aralayıcılar kullanılır. III ve IV ile KOAH aşamaları, özellikle solunum kas disfonksiyonu sendromunda, en iyi etki nebulizatör kullanıldığında elde edilir. ilacın solunum yoluna verilmesini arttırmaya izin verir.
Bronkodilatörlerin verilmesinin ana araçları (ara parçalı veya ayırıcısız ölçülü doz aerosol inhaler; ağızlıklı veya yüz maskeli nebulizatör; kuru toz ölçülü doz inhaler) karşılaştırıldığında, kimlikleri doğrulandı.
Bununla birlikte, şiddetli nefes darlığı nedeniyle yeterli bir inhalasyon manevrası yapamayan şiddetli hastalarda nebülizör kullanımı tercih edilir, bu da doğal olarak ölçülü doz aerosol inhalerleri ve uzaysal memeleri kullanmalarını zorlaştırır.
Klinik stabilizasyona ulaştıktan sonra hastalar olağan uygulama yöntemlerine (ölçülü doz aerosoller veya toz inhalerler) "döner".

Stabil KOAH'ta glukokortikosteroidler
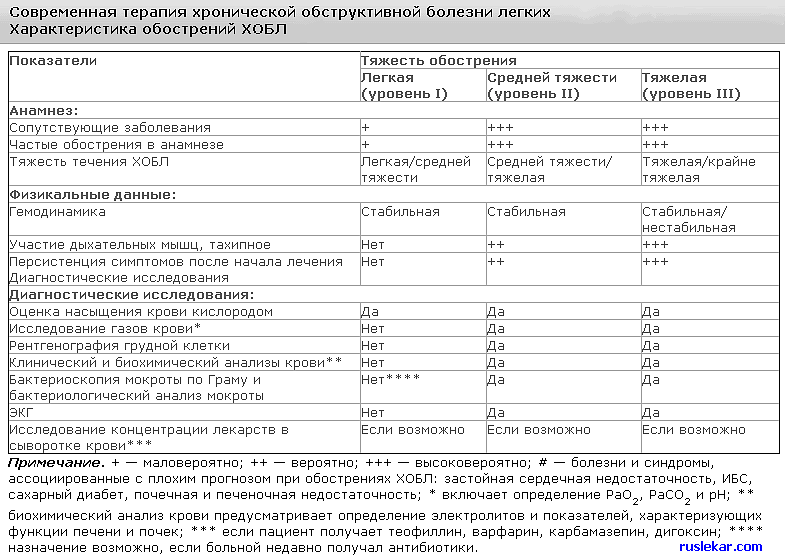
Kortikosteroidlerin KOAH'taki terapötik etkisi, astımdakinden çok daha az belirgindir, bu nedenle KOAH'ta kullanımları belirli endikasyonlarla sınırlıdır. AEVR'li hastalarda bronkodilatör tedaviye ek olarak inhale kortikosteroidler (IGCS) reçete edilir.<50% от должной (стадия III: тяжелая ХОБЛ и стадия IV: крайне тяжелая ХОБЛ) и повторяющимися обострениями (3 раза и более за последние три года).
Son üç yılda yıllık veya daha sık alevlenmeleri olan ciddi ve aşırı şiddetli hastalığı olan hastalarda ICS ile düzenli tedavi endikedir.
ICS'nin sistematik kullanımının fizibilitesini belirlemek için, 2 hafta boyunca oral olarak (prednizolona göre) 0,4-0,6 mg/kg/gün dozunda sistemik kortikosteroidlerle deneme tedavisi yapılması önerilir.
İstikrarlı bir KOAH seyri ile sistemik kortikosteroidlerin uzun süreli (2 haftadan fazla) kullanımı, yüksek yan etki riski nedeniyle önerilmez.
Steroidlerin etkisi, kalıcı bronkodilatör tedavisinin etkilerini tamamlamalıdır.
KOAH'lı hastalar için ICS ile monoterapi kabul edilemez.

Kortikosteroidler tercihen ölçülü doz aerosoller şeklinde uygulanır.
Ne yazık ki, uzun süreli inhale kortikosteroid kullanımı bile KOAH'lı hastalarda FEV1'deki yıllık düşüş oranını azaltmaz.
ICS ve uzun etkili β2-agonistlerin kombinasyonu, KOAH tedavisinde tek tek bileşenlerin kullanılmasından daha etkilidir.
Bu kombinasyon, bir eylem sinerjisi sergiler ve KOAH'ın patofizyolojik bileşenlerini etkilemenize izin verir: bronşiyal obstrüksiyon, hava yollarındaki inflamasyon ve yapısal değişiklikler, mukosiliyer disfonksiyon.
Uzun etkili β2-agonistlerin ve ICS'nin kombinasyonu, ayrı bileşenlere kıyasla daha avantajlı bir risk/fayda oranı sağlar.
Salmeterol/flutikazon propiyonat (seretide) kombinasyonu, KOAH'lı hastalarda sağkalımı artırma potansiyeline sahiptir.
Her Seretide dozu (ölçülü doz inhaler için iki nefes), 100 mikrogram flutikazon propiyonat veya 250 mikrogram veya 500 mikrogram flutikazon propiyonat ile kombinasyon halinde 50 mikrogram salmeterol ksinafoat içerir.
Orta ila şiddetli KOAH'lı hastalarda formoterol ve budesonidin (symbicort) sabit bir kombinasyonunun kullanılması, bu ilaçların her birinin ayrı kullanımına kıyasla tavsiye edilir.
Diğer ilaçlar
Aşılar. Salgın influenza salgınları sırasında KOAH'ın alevlenmesini önlemek için, öldürülmüş veya inaktive edilmiş virüsleri içeren aşıların, yılda bir kez Ekim-Kasım ayının ilk yarısında kullanılması önerilir. Grip aşısı, KOAH'lı hastalarda şiddeti ve mortaliteyi %50 oranında azaltabilir.
23 virülent serotip içeren bir pnömokok aşısı da kullanılmaktadır, ancak bunun KOAH'taki etkinliğine ilişkin veriler yetersizdir.
Ancak, Aşılama Uygulamaları Danışma Komitesi'ne göre, KOAH'lı hastalar pnömokok hastalığı geliştirme açısından yüksek risk altındadır ve aşılama için hedef gruba dahil edilir. Tercihen oral yoldan uygulanan polivalan bakteriyel aşılar (ribomunil, bronkomunal, bronchovacom).
Antibakteriyel ilaçlar. Mevcut bakış açısına göre, KOAH alevlenmelerinin önlenmesi için antibiyotikler reçete edilmemektedir.
Bir istisna, pürülan balgam ("pürülansın" görünümü veya yoğunlaşması) görünümüyle birlikte COB'nin alevlenmesi ve miktarındaki artış ve solunum yetmezliği belirtileridir.
Etiyolojik olarak önemli mikroorganizmaların yok edilme derecesinin, remisyon süresini ve sonraki nüksün zamanlamasını belirlediği akılda tutulmalıdır.
Belirli bir hasta için en uygun antibiyotiği seçerken, ana patojenlerin spektrumuna, alevlenmenin ciddiyetine, bölgesel direnç olasılığına, antibiyotiğin güvenliğine, kullanım kolaylığına ve maliyet göstergelerine odaklanılmalıdır.
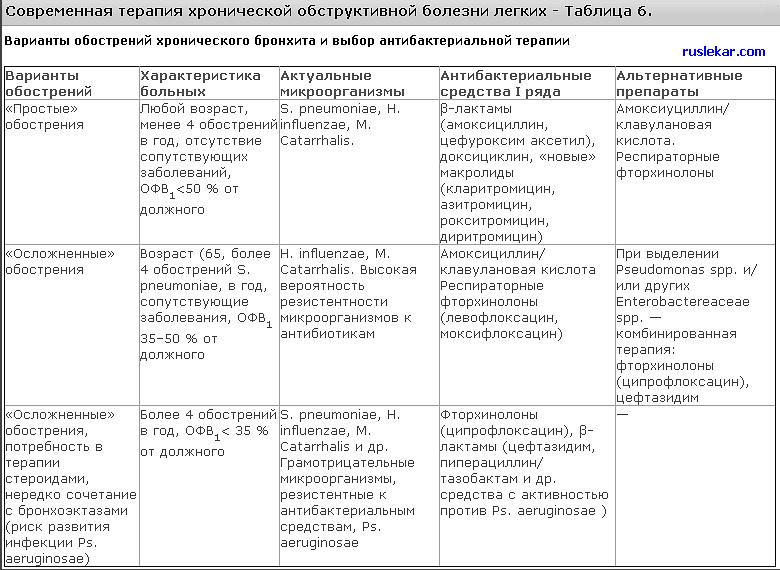
Şiddetli olmayan COB alevlenmeleri olan hastalarda birinci basamak ilaçlar amoksiklav/klavulanik asit veya onun korunmasız formu amoksisilindir. Solunum yolu enfeksiyonlarının patojenlerinin ortadan kaldırılması, hastalığın seyrinin kısır döngüsünü kırmanıza izin verir.
COB'lu hastaların çoğunda makrolidler, kendilerine kayıtlı S. pneumoniae direncine ve H. influenzae'nin düşük doğal duyarlılığına rağmen etkilidir.
Bu etki kısmen makrolidlerin antiinflamatuar aktivitesine bağlı olabilir.
Makrolidler arasında ağırlıklı olarak azitromisin ve klaritromisin kullanılmaktadır.
Korumalı penisilinlere bir alternatif, gram pozitif ve gram negatif mikroorganizmalara, penisiline dirençli S. pneumoniae ve H. influenzae suşlarına karşı geniş bir antimikrobiyal aktivite spektrumuna sahip solunum florokinolonları (sparfloksasin, moksifloksasin, levofloksasin) olabilir.
Solunum florokinolonları, bronş içeriğinde yüksek konsantrasyon oluşturabilir, ağızdan alındığında neredeyse tam biyoyararlanıma sahiptir. Hastaların yüksek uyumunu sağlamak için, reçete edilen antibiyotik günde 1-2 kez ve en az 5, tercihen 7 gün süreyle, COB alevlenmesi için antibiyotik tedavisinin modern gereksinimlerini karşılayan oral yoldan alınmalıdır.
mukolitik ajanlar
Mukolitikler (mukokinetikler, mukoregülatörler), viskoz balgam varlığında stabil KOAH'lı sınırlı bir hasta grubu için endikedir. KOAH tedavisinde mukolitiklerin etkinliği düşüktür, ancak viskoz balgamlı bazı hastalarda düzelebilir.
Halihazırda, mevcut kanıtlara dayanarak, bu ilaçların yaygın kullanımı stabil KOAH'ta önerilmemektedir.
COB ile ambroksol (lazolvan), asetilsistein en etkilidir. Mukolitikler olarak proteolitik enzimlerin daha önce uygulanan kullanımı kabul edilemez.
Aynı anda antioksidan aktiviteye sahip olan mukolitik N-asetilsisteinin (NAC) uzun süreli kullanımı, KOAH alevlenmesinin önlenmesi için umut verici görünmektedir.
3-6 ay boyunca 600 mg/gün dozunda NAC (fluimucil) almak, KOAH alevlenmelerinin sıklığında ve süresinde önemli bir azalmaya eşlik eder.
Diğer farmakolojik ajanlar. Depresyon, anksiyete, uykusuzluk tedavisi için KOAH'lı yaşlı hastalara psikotrop ilaçların atanması, solunum merkezi üzerindeki inhibitör etkileri nedeniyle dikkatle yapılmalıdır.
LS gelişen şiddetli KOAH'ta kardiyovasküler tedaviye ihtiyaç vardır,
Bu gibi durumlarda tedavi, ACE inhibitörleri, CCB'ler, diüretikler ve muhtemelen digoksin içerebilir.
Adrenerjik blokerlerin atanması kontrendikedir.
ilaçsız tedavi stabil KOAH ile.
1. Oksijen tedavisi.
2. Cerrahi tedavi (aşağıdaki "Amfizem tedavisi" bölümüne bakınız).
3. Rehabilitasyon.
Oksijen terapisi. KOAH hastalarında ana ölüm nedeni DN'dir. Oksijenle hipokseminin düzeltilmesi, DN tedavisi için en patofizyolojik olarak kanıtlanmış yöntemdir.
Kronik hipoksemili hastalarda oksijen kullanımı sabit, uzun süreli ve genellikle evde yapılmalıdır, bu nedenle bu tedavi şekline uzun süreli oksijen tedavisi (LOT) denir.
VCT şu anda KOAH'lı hastalarda mortaliteyi azaltabilen tek tedavidir.
VCT'nin diğer faydalı fizyolojik ve klinik etkileri şunları içerir:
pulmoner hipertansiyonun ters gelişimi ve ilerlemesinin önlenmesi;
nefes darlığında azalma ve fiziksel aktiviteye karşı artan tolerans;
hematokritte azalma;
solunum kaslarının işlevini ve metabolizmasını iyileştirmek;
hastaların nöropsikolojik durumunun iyileştirilmesi;
hastaların hastaneye yatış sıklığında azalma.
Uzun süreli oksijen tedavisi için endikasyonlar. Ağır KOAH'lı hastalarda uzun süreli oksijen tedavisi endikedir.
Hastalara VCT reçete etmeden önce, ilaç tedavisi olanaklarının tükendiğinden ve mümkün olan maksimum tedavinin O2'de sınır değerlerin üzerinde bir artışa yol açmadığından da emin olmak gerekir. Uzun süreli (günde 15 saatten fazla) oksijen tedavisinin DN'li hastaların yaşam beklentisini arttırdığı kanıtlanmıştır.
Uzun süreli oksijen tedavisinin amacı PaO2'yi en az 60 mm Hg'ye çıkarmaktır. Sanat. dinlenme ve/veya SaO2 %90'dan az olmamalıdır. PaO2'yi 60-65 mm Hg içinde tutmak optimal kabul edilir. Sanat.
Sürekli oksijen tedavisi aşağıdakiler için endikedir:
- PaO2< 55 мм рт. ст. или SaО2 < 88% в покое;
- PaO2 56-59 mm Hg. Sanat. veya CHLS ve/veya eritrositoz varlığında SaO2 = %89 (Ht > %55).
"Durumsal" oksijen tedavisi şunlar için endikedir:
- PaO2'de azalma< 55 мм рт. ст. или Sa02 < 88% при физической нагрузке; - снижении РаО2 < 55 мм рт. ст. или Sa02 < 88% во время сна.
Orta derecede hipoksemisi (PaO2 > 60 mm Hg) olan hastalarda VCT endike değildir.
VCT endikasyonlarının dayandığı gaz değişimi parametreleri, yalnızca hastaların stabil durumu sırasında, yani KOAH alevlenmesinden 3-4 hafta sonra değerlendirilmelidir, çünkü bu süre sonra gaz değişiminin ve oksijen taşınmasının yeniden sağlanması için gereken zamandır. akut solunum yetmezliği dönemi ( ODN).
Rehabilitasyon. KOAH'ın tüm evrelerinde reçete edilir. Hastalığın ciddiyetine, evresine ve solunum ve kardiyovasküler sistemlerin telafi derecesine bağlı olarak, ilgili doktor belirler. bireysel program bir rejim, egzersiz tedavisi, fizyoterapi, kaplıca tedavisi içeren her hasta için rehabilitasyon. Şiddetli obstrüksiyon varlığında bile KOAH hastalarına terapötik solunum egzersizleri önerilir.
Kişiye özel hazırlanmış bir program, hastanın yaşam kalitesinde bir iyileşmeye yol açar. Belki de diyaframın transkutanöz elektriksel stimülasyonunun kullanılması. Sigarayı bırakmak.
Sigarayı bırakmak, hastalığın prognozunu iyileştiren son derece önemli bir müdahaledir.
Bu patolojinin tedavisinde ilk sırada yer almalıdır. Sigarayı bırakmak FEV1'deki düşüş derecesini ve oranını azaltır
Akciğerlerin yardımcı yapay ventilasyonunun kullanılması, yukarıdaki tedavinin etkisinin yokluğunda pCO2'de bir artış ve kan pH'ında bir azalma ile düşünülebilir.
Hastaneye yatış endikasyonları: ayakta tedavi bazında etkisiz tedavi; tıkanıklık semptomlarında artış, odanın içinde hareket edememe (önceden hareketli bir kişi için); yemek sırasında ve uyku sırasında nefes darlığında artış; ilerleyici hipoksemi; hiperkapninin ortaya çıkması ve / veya artması; eşlik eden pulmoner ve ekstrapulmoner hastalıkların varlığı; "kor pulmonale" semptomlarının ortaya çıkması ve ilerlemesi ve dekompansasyonu; zihinsel bozukluklar
Hastanede tedavi
1. Oksijen tedavisi. Hastalığın şiddetli alevlenmesi ve şiddetli solunum yetmezliği varlığında sürekli oksijen tedavisi endikedir.
2. Bronkodilatör tedavisi, ayakta tedavi ile aynı ilaçlarla gerçekleştirilir. Her 4-6 saatte bir inhalasyon yoluyla bir nebülizör kullanarak β2-agonistleri ve antikolinerjiklerin püskürtülmesi önerilir.
Yetersiz verim ile inhalasyon sıklığı arttırılabilir. İlaç kombinasyonları önerilir.
Bir nebulizatör ile tedavi edildiğinde, 24-48 saat içinde yapılabilir.
Gelecekte, bronkodilatörler, ölçülü bir aerosol veya kuru toz şeklinde reçete edilir. İnhalasyon tedavisi yetersizse, metilksantinlerin (eufillin, aminofilin vb.) intravenöz uygulaması 0,5 mg/kg/saat hızında reçete edilir.
3. Ayakta tedavi aşamasında dikkate alınan aynı endikasyonlar varsa, antibakteriyel tedavi verilir. Primer antibiyotik tedavisinin etkisizliği ile hastanın balgam florasının antibakteriyel ilaçlara duyarlılığı dikkate alınarak bir antibiyotik seçimi yapılır.
4. Glukokortikoid hormonları için reçete yazma ve reçete yazma endikasyonları, ayakta tedavi aşamasındaki ile aynıdır. Hastalığın şiddetli vakalarında, intravenöz kortikosteroid uygulaması önerilir.
5. Ödem varlığında diüretikler reçete edilir.
6. Hastalığın şiddetli alevlenmesi durumunda heparin atanması önerilir.
7. Yardımcı yapay akciğer ventilasyonu, pCO2'de bir artış ve pH'da bir düşüş ile yukarıdaki terapiden olumlu bir etkinin olmadığı durumlarda kullanılır.
İlaçsız tedavi yöntemleri her şeyden önce balgam üretimini kolaylaştırmak için kullanılır, özellikle hasta balgam söktürücü, bol alkali içme ile tedavi edilirse.
Pozisyonel drenaj - balgam deşarjı için en uygun pozisyonda derin bir zorlu ekspirasyon ile balgam öksürmek. Titreşim masajı uygulaması ile öksürük düzelir.
Tahmin etmek
KOAH'ın sonucu, kronik kor pulmonale ve pulmoner kalp yetmezliğinin gelişmesidir.
Prognostik olarak olumsuz faktörler ileri yaş, ciddi bronşiyal obstrüksiyon (FEV1 açısından), hipokseminin şiddeti ve hiperkapni varlığıdır.
Hastaların ölümü genellikle akut solunum yetmezliği, kor pulmonale dekompansasyonu, şiddetli pnömoni, pnömotoraks ve kardiyak aritmiler gibi komplikasyonlardan meydana gelir.
