Нарушения нервной системы. Перинатальная неврология
Первый поход к неврологу с Полей меня ошарашил, если честно. Спрашиваю у доктора: «На сколько это все серьезно?». Отвечает, смеясь почти: «Да от меня никто не выходит, чтобы я ничего не сказала». Как оказывается, многие диагнозы ставятся просто автоматом. Мол, если ребенок, к примеру, кесаренок, вот тебе такой и такой ярлык, потому что ты кесаренок. Стяваятся диагнозы, которые и не существуют или не соответствуют симптоматике. Вот как раз нижеприведенная информация об этом.
Информацию нашла в одном из блогов ЖЖ Очень рекомендую почитать и другие посты. Очень полезные и отврезвляющие.
ФАКТЫ И ЗАБЛУЖДЕНИЯ ПЕРИНАТАЛЬНОЙ НЕВРОЛОГИИ
невролог С.В.Зайцев
Ключевые слова: перинатальная энцефалопатия (ПЭП) или перинатальное поражение центральной нервной системы (ПП ЦНС), гипертензионно-гидроцефальный синдром (ГГС); расширение желудочков мозга, межполушарной щели и субарахноидальных пространств, псевдокисты на нейросонографии (НСГ), синдром мышечной дистонии (СМД), синдром гипервозбудимости, перинатальные судороги.
Детская неврология родилась сравнительно недавно, но уже переживает трудные времена. В настоящий момент многие врачи, практикующие в области неврологии грудного возраста, а также, родители грудных детей, имеющих какие-либо изменения нервной системы и психической сферы, оказались «между двух огней». С одной стороны, школа «советской детской неврологии» – избыточная диагностика и неправильная оценка функциональных и физиологических изменений нервной системы ребенка первого года жизни в сочетании с давно устаревшими рекомендациями интенсивного лечения самыми разными медикаментами. С другой стороны – нередко очевидная недооценка имеющихся психоневрологических симптомов, незнание общей педиатрии и основ медицинской психологии, некоторый терапевтический нигилизм и боязнь использования потенциала современной медикаментозной терапии; и как результат – потерянное время и упущенные возможности. При этом, к сожалению, определенная (а иногда и значительная) «формальность» и «автоматичность» современных медицинских технологий приводят, как минимум, к развитию психологических проблем у ребенка и членов его семьи. Понятие «нормы» в неврологии конца 20 века было резко сужено, сейчас интенсивно и не всегда оправданно расширяется. Вероятно, истина где-то посередине…
По данным клиники перинатальной неврологии медицинского центра «НЕВРО-МЕД» и других ведущих медицинских центров г. Москвы (да и вероятно в других местах), до сих пор, более 80%. детей первого года жизни приходят по направлению педиатра или невропатолога из районной поликлиники на консультацию по поводу несуществующего диагноза – перинатальная энцефалопатия (ПЭП):
Диагноз «перинатальная энцефалопатия» (ПЭП) в советской детской неврологии очень неопределенно характеризовал практически любые нарушения функции (и даже структуры) головного мозга в перинатальном периоде жизни ребенка (примерно с 7 месяца внутриутробного развития ребенка и до 1 месяца жизни после родов), возникающие вследствие патологии мозгового кровотока и дефицита кислорода.
В основе такого диагноза обычно располагались один или несколько наборов каких-либо признаков (синдромы) вероятного нарушения нервной системы, например – гипертензионно-гидроцефальный синдром (ГГС), синдром мышечной дистонии (СМД), синдром гипервозбудимости.
После проведения соответствующего комплексного обследования: клинический осмотр в сочетании с анализом данных дополнительных методов исследования (УЗИ головного мозга – нейросонография) и мозгового кровообращения (допплерография мозговых сосудов), исследования глазного дна и других методов, процент достоверных диагнозов перинатального поражения мозга (гипоксические, травматические, токсико-метаболические, инфекционные) снижается до 3-4% – это более чем в 20 раз!
Самое безрадостное в этих цифрах, не только определенное нежелание отдельных врачей использовать знания современной неврологии и добросовестное заблуждение, но и явно просматриваемая, психологическая (и не только) комфортность в стремлении к такой «гипердиагностики».
Гипертензионно-гидроцефальный синдром (ГГС): повышение внутричерепного давления (ВЧД) и гидроцефалия
До сей поры диагноз «внутричерепная гипертензия» (повышение внутричерепного давления (ВЧД)), один из наиболее употребительных и «любимых» медицинских терминов у детских неврологов и педиатров, которым можно объяснить практически все! и в любом возрасте жалобы родителей.
Например, ребенок часто плачет и вздрагивает, плохо спит, много срыгивает, плохо ест и мало прибавляет в весе, вытаращивает глаза, ходит на носочках, у него дрожат ручки и подбородок, бывают судороги и есть отставание психоречевого и двигательного развития: «виновато только оно – повышение внутричерепного давления». Правда, удобный диагноз?
Довольно часто при этом в качестве главного аргумента для родителей в ход идет «тяжелая артиллерия» – данные инструментальных диагностических методов с таинственными научными графиками и цифрами. Методы могут использоваться либо абсолютно устаревшие и неинформативные /эхоэнцефалография (ЭХО-ЭГ) и реоэнцефалография (РЭГ)/, либо обследования «не из той оперы» (ЭЭГ), либо неправильное, в отрыве от клинических проявлений, субъективное толкование вариантов нормы при нейросонодопплерографии или томографии.
Несчастные мамы таких детей невольно, с подачи врачей (или вольно, питаясь собственной тревогой и страхами), подхватывают флаг «внутричерепной гипертензии» и надолго попадают в систему наблюдения и лечения перинатальной энцефалопатии.
На самом деле внутричерепная гипертензия – очень серьезная и довольно редкая неврологическая и нейрохирургическая патология. Она сопровождает тяжелые нейроинфекции и мозговые травмы, гидроцефалию, нарушение мозгового кровообращения, опухоли головного мозга и др.
Госпитализация при этом обязательна и неотложна.
Внутричерепную гипертензию (если она действительно есть) не трудно заметить внимательным родителям: для нее типичны постоянные или приступообразные головные боли (чаще по утрам), тошнота и рвота, не связанная с едой. Ребенок часто вялый и грустный, постоянно капризничает, отказывается есть, он все время хочет полежать, прижаться к маме.
Очень серьезным симптомом может быть косоглазие или разность зрачков, и, конечно же, нарушения сознания. У грудных детей весьма подозрительным является выбухание и напряжение родничка, расхождение швов между костями черепа, а также избыточный рост окружности головы.
Без сомнения, в таких случаях ребенка необходимо как можно скорей показать специалистам. Довольно часто довольно одного клинического осмотра, чтобы исключить или предварительно диагностировать данную патологию. Иногда требует проведение дополнительных методов исследования (глазное дно, нейросонодопплерография, компьютерная или магнитно-резонансная томография головного мозга)
Разумеется, не может служить доказательством внутричерепной гипертензии расширение межполушарной щели, желудочков мозга, субарахноидальных и другие пространств ликворной системы на снимках нейросонографии (НСГ) или томограммах мозга (КТ или МРТ). Это же относится, к изолированным от клиники, нарушениям мозгового кровотока, выявленным при допплерографии сосудов, и «пальцевым вдавлениям» на рентгенограмме черепа.
Кроме того, нет никакой связи внутричерепной гипертензии и просвечивающих сосудиков на лице и волосистой части головы, ходьбы на цыпочках, дрожания ручек и подбородка, гипервозбудимости, нарушения развития, плохой успеваемости, носовых кровотечений, тиков, заикания, плохого поведения и т.д. и т.п.
Вот поэтому, если вашему малышу поставили диагноз «ПЭП, внутричерепная гипертензия», на основании «вытаращивания» глазок (симптом Грефе, «заходящего солнца») и ходьбы на цыпочках, то не стоит заранее сходить с ума. На самом деле эти реакции могут быть характерны для легковозбудимых детей раннего возраста. Они очень эмоционально реагируют на все, что их окружает и что происходит. Внимательные родители легко заметят эти взаимосвязи.
Таким образом, при постановке диагноза ПЭП и повышения внутричерепного давления естественно лучше всего обратиться в специализированную неврологическую клинику. Только так можно быть уверенным в правильности диагностики и лечения.
Начинать же лечение этой серьезной патологии по рекомендациям одного врача на основании вышеперечисленных «аргументов» абсолютно неразумно, кроме того такое необоснованное лечение совсем не безопасно. Чего стоят только мочегонные препараты, которые назначают детям на продолжительное время, что крайне неблагоприятно воздействует на растущий организм, вызывая обменные расстройства.
Есть и другой, не менее важный аспект проблемы, который необходимо учитывать в данной ситуации. Иногда лекарства необходимы и неправомерный отказ от них, на основании только собственного убеждения мамы (а чаще папы!) в медикаментозной вредности, может привести к серьезным неприятностям. Кроме того, если действительно имеет место серьезное прогрессирующее повышение внутричерепного давления и развитие гидроцефалии, то нередко неправильная медикаментозная терапия внутричерепной гипертензии влечет за собой потерю благоприятного момента для оперативного вмешательства (шунтирующая операция) и развитию тяжелых необратимых последствий для ребенка: гидроцефалия, нарушение развития, слепота, глухота и др.
Теперь несколько слов о не менее «обожаемых» гидроцефалии и гидроцефальном синдроме. На самом деле речь идет о прогрессирующем увеличении внутричерепных и внутримозговых пространств, заполненных спинномозговой жидкостью (ликвором) вследствие существующей! в тот момент внутричерепной гипертензии. При этом нейросонограммы (НСГ) или томограммы выявляют меняющиеся со временем расширения желудочков мозга, межполушарной щели и других отделов ликворной системы. Все зависит от степени выраженности и динамики симптомов, а главное, от правильной оценки взаимосвязей увеличения внутримозговых пространств и других нервных изменений. Это может легко определить квалифицированный невролог. Истинная гидроцефалия, которая действительно требует лечения, так же как и внутричерепная гипертензия, встречается относительно редко. Такие дети обязательно должны наблюдаться неврологами и нейрохирургами профильных медицинских центров.
К сожалению, в обычной жизни такой ошибочный «диагноз» встречается практически у каждого четвертого-пятого грудничка. Оказывается, нередко гидроцефалией (гидроцефальным синдромом) некоторые врачи неправильно называют стабильное (обычно незначительное) увеличение желудочков и других ликворных пространств головного мозга. Внешними признаками и жалобами это никак не проявляется, лечения не требует. Тем более, если у ребенка заподозрили гидроцефалию на основании «большой» головы, просвечивающих сосудиков на лице и волосистой части головы и т.д. – это не должно вызывать паники у родителей. Большой размер головы в данном случае не играет практически никакой роли. Однако, очень важна динамика прироста окружности головы. Кроме того, нужно знать, что среди современных детей не редкость так называемые «головастики», у которых голова имеет относительно большой для их возраста размер (макроцефалия). В большинстве таких случаев у младенцев с крупной головой выявляются признаки рахита, реже – макроцефалия, обусловленная семейной конституцией. Например, у папы или у мамы, а может у дедушки большая голова, одним словом, – дело семейное, лечения не требует.
Иногда при проведении нейросонографии врач ультразвуковой диагностики находит в головном мозге псевдокисты – но это совсем не повод для паники! Псевдокистами называют единичные округлые крошечные образования (полости), содержащие ликвор и располагающиеся в типичных участках мозга. Причины их появления, как правило, бывают достоверно неизвестны; обычно они исчезают к 8-12 мес. жизни. Важно знать что, существование таких кист у большинства детей не является фактором риска в отношении дальнейшего нервно-психического развития и не требует лечения. Тем не менее, хотя и достаточно редко, псевдокисты образуются на месте субэпендимальных кровоизлияний, или имеют связь с перенесенной перинатальной церебральной ишемией или с внутриутробной инфекцией. Количество, размеры, строение и места расположения кист дают специалистам очень важную информацию, с учетом которой, на основе клинического осмотра формируются окончательные выводы.
Описание НСГ – это не диагноз! и совсем не обязательно повод для лечения.
Чаще всего, данные НСГ дают косвенные и неопределенные результаты, и учитываются только в совокупности с результатами клинического осмотра.
Еще раз напоминаю о другой крайности: в сложных случаях иногда встречается явная недооценка со стороны родителей (реже – и врачей), имеющихся у ребенка проблем, что приводит к полному отказу от необходимого динамического наблюдения и обследования, в результате чего правильный диагноз ставится поздно, и лечение не приводит к нужному результату.
Несомненно, поэтому, при подозрении на повышенное внутричерепное давление и гидроцефалию, диагностика должна проводиться на самом высоком профессиональном уровне.
Что такое мышечный тонус и за что его так «любят»?
Посмотрите в медицинскую карточку своего ребенка: там нет такого диагноза, как «мышечная дистония», «гипертония» и «гипотония»? – наверное, вы просто не ходили со своим малышом до года в поликлинику к неврологу. Это, конечно же, шутка. Однако, диагноз «мышечная дистония» встречается нисколько не реже (а может быть и чаще), чем гидроцефальный синдром и повышение внутричерепного давления.
Изменения мышечного тонуса могут быть, в зависимости от степени выраженности, как вариантом нормы (чаще всего), так и серьезной неврологической проблемой (это гораздо реже).
Коротко о внешних признаках изменения мышечного тонуса.
Мышечная гипотония характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Может быть ограничена спонтанная и произвольная двигательная активность, прощупывание мышц несколько напоминает «кисель или очень мягкое тесто». Ярко выраженная мышечная гипотония может существенно влиять на темпы двигательного развития (подробней см. в главе о двигательных расстройствах у детей первого года жизни).
Мышечная дистония характеризуется состоянием, когда мышечная гипотония чередуется с гипертонией, а также вариантом дисгармонии и асимметрии мышечного напряжения в отдельных мышечных группах (например, в руках больше, чем в ногах, справа больше чем слева и т.д.)
В покое у этих детей при пассивных движениях может наблюдаться некоторая мышечная гипотония. При попытке активно выполнить какое-либо движение, при эмоциональных реакциях, при изменении тела в пространстве, мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Нередко такие нарушения в дальнейшем приводят к неправильному формированию двигательных навыков и ортопедическим проблемам (например, кривошея, сколиоз).
Мышечная гипертония характеризуется увеличением сопротивления пассивным движениям и ограничением спонтанной и произвольной двигательной активности. Выраженная мышечная гипертония также может существенно влиять на темпы двигательного развития.
Нарушение мышечного тонуса (напряжения мышц в покое) может быть ограничено одной конечностью или одной мышечной группой (акушерский парез руки, травматический парез ноги) – и это наиболее заметный и очень тревожный признак, заставляющий родителей незамедлительно обратиться к неврологу.
Заметить различие между физиологическими изменениями и патологическими симптомами за одну консультацию даже грамотному врачу иногда довольно трудно. Дело в том, что изменение мышечного тонуса не только связано с неврологическими расстройствами, но и сильно зависит от конкретного возрастного периода и других особенностей состояния ребенка (возбужден, плачет, голоден, сонлив, замерз и т.д.). Таким образом, наличие индивидуальных отклонений в характеристиках мышечного тонуса, далеко не всегда заставляет беспокоиться и требует какого-либо лечения.
Но даже в том случае, если функциональные нарушения мышечного тонуса подтвердятся, в этом нет ничего страшного. Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко.
Cиндром гипервозбудимости
(синдром повышенной нервно-рефлекторной возбудимости)
Частые плачи и капризы по поводу и без, эмоциональная неустойчивость и повышенная чувствительность к внешним раздражителям, нарушение сна и аппетита, обильные частые срыгивания, двигательное беспокойство и вздрагивания, дрожание подбородка и ручек (и т.д.), часто в сочетании с плохой прибавкой веса и нарушением стула – узнаете такого ребенка?
Все двигательные, чувствительные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают интенсивно и резко, и так же быстро могут угасать. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. Они очень впечатлительные, переживательные и ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью.
Наличие таких проявлений у ребенка – это всего лишь только повод для обращения к неврологу, но, ни в коем случает не повод для родительской паники, и тем более, медикаментозного лечения.
Постоянная гипервозбудимость в причинном отношении мало специфична и чаще всего может наблюдаться у детей с особенностями темперамента (например, так называемый холерический тип реагирования).
Значительно реже, гипервозбудимость можно связать и объяснить перинатальной патологией центральной нервной системы. Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса. И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
И, наконец, наиболее часто, преходящая гипервозбудимость бывает связана с педиатрическими проблемами (рахит, нарушения переваривания пищи и кишечные колики, грыжи, прорезывание зубов и др.).
Существуют две крайности в тактике наблюдения за такими детьми. Или «объяснение» гипервозбудимости с помощью «внутричерепной гипертензии» и напряженное медикаментозное лечение с использованием нередко препаратов с нешуточными побочными эффектами (диакарб, фенобарбитал и др.). Или полнейшее пренебрежение проблемой, которое может привести в дальнейшем к формированию стойких невротических расстройств (страхи, тики, заикание, тревожные расстройства, навязчивости, нарушения сна) у ребенка и членов его семьи, и потребует длительной психологической коррекции.
Конечно же, логично предположить, что адекватный подход находится где-то между ними…
Отдельно хотелось обратить внимание родителей на судороги – одно из немногих расстройств нервной системы, которое действительно заслуживает пристального внимания и серьезного лечения. Эпилептические приступы встречаются в грудном возрасте не часто, но протекают иногда тяжело, коварно и замаскировано, при этом почти всегда необходима незамедлительная медикаментозная терапия.
Такие приступы могут скрываться за любыми стереотипными и повторяющимися эпизодами в поведении ребенка. Непонятные вздрагивания, кивки головой, непроизвольные движения глаз, «замирания», «зажимания», «обмякания», в особенности с остановкой взгляда и отсутствием реакции на внешние раздражители, должны насторожить родителей и заставить обратиться к специалистам. Иначе, поздно поставленный диагноз и несвоевременно назначенная медикаментозная терапия значительно уменьшают шансы на успех лечения.
Все обстоятельства эпизода судорог необходимо точно и полно запомнить и, при возможности, записать на видео, для дальнейшего подробного рассказа на консультации. Если судороги длятся длительно или повторяются – вызов «03» и срочная консультация врача.
В раннем возрасте состояние ребенка чрезвычайно переменчиво, поэтому отклонения в развитии и другие расстройства нервной системы иногда могут быть обнаружены лишь только в процессе длительного динамического наблюдения за малышом, при повторных консультациях. С этой целью определены конкретные даты плановых консультаций детского невролога на первом году жизни: обычно в 1, 3, 6 и 12 месяцев. Именно в эти периоды можно обнаружить большинство тяжелых болезней нервной системы детей первого года жизни (гидроцефалия, эпилепсия, ДЦП, обменные расстройства и др.). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплексную терапию и достигать при этом максимально возможного результата.
И в заключение, хотелось бы напомнить родителям: будьте чутки и внимательны к своим малышам! В первую очередь, именно ваше осмысленное участие в жизни детей – это основа их дальнейшего благополучия. Не залечивайте их от «предполагаемых болезней», но если вас что-то тревожит и заботит, найдите возможность получить независимую консультацию квалифицированного специалиста.
ostorozhno-eda.ru/ Вся правда о том, что мы едим.
Читайте и другие статьи о детях, их жизни, воспитании, развитии.
Если вам пришлась по душе статья - Невролгия у грудничка, то вы можете оставить отзыв или рассказать о ней в социальных сетях.
А также смотрите и другие статьи, написанные специально для вас:
Улыбайтесь вместе со своим ребенком! 🙂
Смотрите также в нашем журнале:

Детская неврология
- непростая медицинская специальность, значительно отличающаяся от взрослой неврологии, так как заболевания у детей часто проявляются самыми разными и неожиданными признаками, которые меняются в зависимости от возраста, исходного состояния организма ребенка и даже от его окружения. Именно в детском возрасте чаще всего встречаются редкие и атипично протекающие неврологические заболевания, что заставляет детских неврологов во многом полагаться на свой опыт и интуицию.
Детская неврология - это область медицины, которая изучает заболевания нервной системы у детей. Строение и функционирование нервной системы ребенка значительно отличается от ее состояния у взрослого человека. Самой главной задачей детской неврологии является как можно более раннее выявление перинатальных поражений нервной системы.
Особенность перинатальной патологии состоит в том, что на состояние плода и новорожденного в этот период оказывают влияние многие факторы, которые нередко играют ведущую роль в развитии различных заболеваний нервной системы.
Врачи-неврологи работают по следующим видам медицинской помощи:
Периодические профилактические осмотры детей до года
Профилактические осмотры здоровых детей проводятся для выявления доклинических признаков некоторых неврологических заболеваний у детей. Назначение своевременных профилактических мероприятий – основа здоровья ребенка. По нормативным документам обязательные профилактические осмотры здорового ребенка детским неврологом должны проводиться в возрасте 1 –го, 6 месяцев и 1 года.
Профилактические осмотры детей и подростков перед поступлением в ДДУ, школы, спортивные секции, институты.
Пороки внутриутробного развития и родовые травмы.
Одной из самых актуальных проблем детской неврологии является диагностика и лечение перинатальных, т.е. относящихся к периоду внутриутробного развития и новорожденности, поражений нервной системы. Известно, что в первые годы жизни ребенка продолжается созревание отдельных структур головного мозга, а также психоневрологических функций, происходит становление речи и формирование интеллекта. Именно в этот период правильно назначенное лечение будет наиболее эффективным. Опоздать - значит упустить возможность.
В первые годы жизни необходимо показать ребенка неврологу. Особенно это важно в случаях, если роды проходили сложно.
Минимальная мозговая дисфункция (ММД).
ММД – обобщающее понятие легких проявлений патологии нервной системы, возникшей на ранних этапах развития ребенка. Характерными признаками ММД является наличие легких неврологических симптомов: Нарушение координации, гиперактивность ребенка с дефицитом внимания, умеренно выраженные моторно-речевые нарушения, повышенная отвлекаемость, нарушения поведения, недостаточная сформированность навыков интеллектуальной деятельности, специфические трудности в обучении.
Эпилептический синдром и эпилепсия.
Частота эпилепсии у детей составляет 0,5-0,75% детского населения, а судороги бывают у 5% детей любого возраста. Проявления эпилепсии крайне разнообразны, поэтому лечение может быть начато только после установления точного диагноза, а для этого важно тщательно обследовать ребенка. В Центре реабилитации для этого есть необходимая диагностическая аппаратура, и в каждом конкретном случае выбирается индивидуальная тактика лечения. Головные боли у детей и подростков Жалобы на головные боли у детей появляются в возрасте 4-5 лет., именно к этому возрасту ребенок обучается локализовывать и правильно описывать свои болевые ощущения. Однако это не вовсе не означает что дети более младшего возраста не испытывают головных болей Предлагаемый минимальный комплекс обследования пациентам страдающим головными болями в Центре позволит достаточно точно определить причину головной боли.
Нарушение речи, заикание.
Нарушение речи отрицательно влияет на психическое развитие ребенка (внимание, память, мышление). Заике трудно существовать в детском коллективе, тяжело учиться и социализироваться. Существует несколько критических периодов развития речевых функций, которые зависят от возраста ребенка. Чем раньше будет начата коррекция речевых нарушений, тем ощутимее будут ее результаты.
Энурез.
Ввиду многообразия причин, вызывающих энурез, ребенка, страдающего этим недугом, необходимо прежде всего обследовать у педиатра и невролога. Адекватное лечение может назначить лишь специалист на основании данных обследования.
Детский невролог (невропатолог)
- это врач, которые диагностирует и лечит заболевания, вызванные поражением центральной и периферической нервной системы, а так же функциональными (следствия вышеуказанных поражений) нарушениями у детей. В первую очередь, врач невролог изучает головной мозг ребенка. Этот орган потребляет четвертую часть крови, для его нормального функционирования требуется хорошее кровообращение и питание.
К патологическим явлениям нервной системы надо относиться очень серьезно. Так как они могут привести к тяжелым последствиям. Как минимум это задержка развития психомоторного и речевого аппарата. Дальше патологии нервной системы могут привести к нарушениям поведения, например, к гиперактивности, синдрому дефицита внимания, нарушению формирования навыков письма, счета, чтения, эмоциональной неустойчивости. У таких детей часто встречаются неврозы, нервные тики, неадекватное поведение. По американской статистике большую часть заключенных тюрем составляют люди, имевшие в детстве диагноз «СДВГ» (синдром дефицита внимания с гиперактивностью).
Своевременно обнаруженная неврологом патология со стороны нервной системы на ранней стадии позволяет вовремя назначить эффективное лечение. Поэтому необходимы периодические профилактические осмотры у невролога. По статистике 50% детской инвалидности связаны с заболеваниями нервной системы. Среди них около 70% проблем неврологии появились в перинатальный период, то есть в период внутриутробного развития и новорожденности. Вследствие этих факторов первое, что возникает, это синдром минимальной мозговой дисфункции (хоть этот диагноз и считают устаревшим, а в данный момент он заменен на СДВГ, он, тем не менее, отражает связь функциональных проялений с перинатальной травматизацией). Это приводит к плохой успеваемости в школе, импульсивности, раздражительности. Позже поражение нервной системы проявляется в моторной неловкости, заболевании опорно - двигательного аппарата, тиках, синдроме вегетативной дисфункции, головных болях и т.д.
Причины посещения врача невролога:
Если новорожденный тяжело засыпает, часто просыпается, сон поверхностный.
Если у новорожденного периодически трясутся подбородок, ручки или ножки (м.б. нормой, но это должен констатировать врач).
Если младенец часто и много(!) срыгивает.
Младенец поджимает пальчики, когда его ставят на стопу (м.б. пограничным с нормой состоянием, но это должен констатировать врач).
Ребенок подергивается, при повышении температуры.
Если у ребенка болит голова, быстро утомляется, часто раздражен
Не контактирует со сверстниками.
При рассеянности, не успевает в школе.
Плохо спит
При осмотре невролог собирает особенности жизни, развития и заболеваний ребенка за всю его жизнь. Это данные о том, как проходили беременность, роды, о течении заболеваний. При необходимости назначаются дополнительные методы исследований. Это осмотр глазного дна, УЗДГ (допплер), УЗИ (НСГ), методики стволовых слуховых вызванных потенциалов (оценка слуха в любом возрасте, оценка ствола головного мозга и речевого аппарата), ЭЭГ, МРТ(в крайних случаях). Невролог назначает определенное лечение по результатам собранных данных. Контролирует лечение. В первые месяцы жизни идет активное развитие и созревание структур головного мозга и психических и моторных функций. Чем раньше выявлена патология нервной системы, тем эффективней лечение. В лечении патологий нервной системы используются как лекарственные препараты (с доказанной клинической эффективностью), так и физические методы воздействия (массаж, физиотерапия, лечебная физкультура). Кроме того, в арсенале современного врача постоянно появляються новые методы неврологической реабилитации – от компьютерных речевых программ, до методик совершенствования координации движения (мозжечковой стимуляции).
Плановый осмотр невролога:
В 3 месяца
В 6 месяцев
В 9 месяцев
В 1 год
После года обязательный ежегодный осмотр невролога.
Детские неврологические поражения делятся на:
Генетические (в т.ч. наследственные)
Инфекционные
В следствие токсических нарушений
В следствие травматических поражений
Гипоксические поражения (на данный момент самый большой процент поражений ЦНС)
Эпилепсия (м.б. наследственная, посттравматическая и т.п.)
Специфические синдромы (как правило, комбинация вышеописанного)
Даже у детей первого года жизни может обнаруживаться патология нервной системы, причинами которой являются нарушения в периоде внутриутробного развития плода (инфекции, гипоксия плода) или тяжелое течение родов. Последствиями поражения нервной системы может стать задержка умственного и физического развития ребенка, нарушение речи и др. Наблюдение врача-невролога, таким образом, показано каждому ребенку с определенной периодичностью. В данной статье ответим на возможные вопросы родителей и устраним их беспокойство по поводу того, что же смотрит врач-невролог у детей.
Поражение нервной системы у грудничков встречается достаточно часто. Но заболевания эти могут иметь скрытую форму, поэтому на первом году жизни малыши неоднократно осматриваются невропатологом: при рождении, в 1 мес., в 3, 6, 9 мес. и по достижении года. Иногда врачи назначают и более частое наблюдение за младенцем по индивидуальному графику. Особое внимание уделяется .
В некоторых случаях, помимо осмотра невролога, назначается дополнительное аппаратное обследование. Раннее выявление и своевременное лечение могут значительно снизить или даже исключить последствия неврологической патологии у детей старшего возраста.
Осмотры невролога грудничкам следует обязательно проводить даже при отсутствии жалоб у родителей. Именно на первом году жизни малыш интенсивно развивается, и врачу легче выявить отклонения.
При осмотре малыша невролог проводит осмотр головы, определяет размеры ее, состояние и величину родничка. Обращает внимание на симметричность лица и глазных щелей, размер зрачков, движения глазных яблок (выявление ). При каждом осмотре проверяются рефлексы, мышечный тонус, объем движений в суставах, чувствительность, наличие навыков и коммуникабельность ребенка.
Еще в родильном доме младенцу проводят УЗИ головного мозга для исключения кист, которые часто появляются при гипоксии плода. Если обнаружены кисты, то такое обследование проводится в динамике. Кисты размером до 3-4 мм должны исчезать бесследно.
Осмотр в 1 месяц
Врач обращает внимание на позу ребенка (она еще напоминает внутриутробную), проверяет наличие и симметричность безусловных рефлексов у малыша, мышечный тонус (преобладание тонуса сгибателей – согнуты ручки и ножки, кулачки сжаты) – он обязательно должен быть симметричным.
Движения малыша еще хаотичны, координация их отсутствует. Дитя в месячном возрасте может на какое-то время задерживать взгляд на предмете и следить за его движением. Кроха уже улыбается, услышав ласковую речь.
Невролог измеряет окружность головы малыша и проверяет размеры и состояние большого родничка. На первом полугодии ежемесячно размер головы увеличивается на 1,5 см (средняя окружность при рождении 34-35 см), а на втором полугодии – на 1 см.
Осмотр в 3 месяца
Поза малыша более расслаблена, так как тонус сгибателей уже снизился. Ребенок может брать в рот кулачки, захватывать ручками предметы. Он хорошо удерживает головку. Если младенец головку не держит – это может указывать на отставание в развитии. Кроха уже может смеяться, проявляет оживление при контакте и показе игрушки.
Осмотр в 6 месяцев
Малыш должен самостоятельно переворачиваться на живот и на спинку, поднимать головку, опираясь на ручки. В положении на спине дитя может поднимать стопы и играть с ними. К 6 месяцам ребенок сидит, может не только держать игрушку, но и перекладывать из ручки в ручку. Полугодовалый ребенок узнает близких, особенно маму. На чужих людей может реагировать плачем. Иногда малыш в 6 месяцев произносит слоги.
Осмотр в 9 месяцев
Некоторые детки уже ползают, с поддержкой встают на ножки. Ребенок может переступать ножками, удерживаясь за опору. Врач оценивает и мелкую моторику: способность взять предмет двумя пальчиками и удержать его. Малыш подражает движениям взрослого: умеет при прощании помахать ручкой, хлопает в ладошки и т.д.
Кроха хорошо знает родителей, понимает значение многих слов и слово «нельзя», находит (по просьбе) знакомый ему предмет из числа других. Если родничок у ребенка остается открытым, то назначается дополнительное обследование (УЗИ головного мозга, МРТ).
Осмотр в год
Врач оценивает развитие малыша, его навыки и умения. Ребенок должен уметь подняться на ножки, стоять, ходить за ручку. Окружность головы за год увеличивается на 12 см. Грудничок хорошо пьет из чашки, должен правильно держать ложку и кушать из нее. Малыш узнает всех членов семьи, знает названия и показывает части тела (ушко, носик, глазки и т.д.), произносит некоторые слова.
Внеплановое посещение невролога
Родители должны насторожиться и посетить врача внепланово при таких симптомах:
- частые или обильные срыгивания;
- повышенная возбудимость, частые вздрагивания;
- или конечностей (в покое или при плаче);
- при повышенной температуре;
- выбухание и пульсация родничка;
- нарушения в походке: малыш не встает на стопу полностью, ходит на пальчиках или поджимает их;
- задержка развития.
Осмотры после года
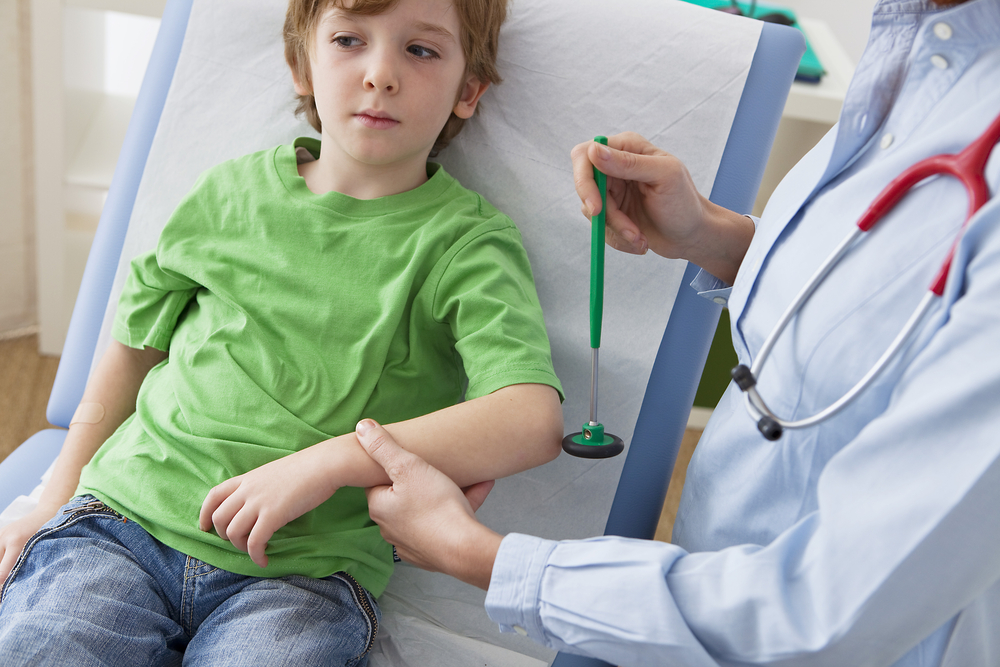 Осмотр и помощь невролога может понадобиться ребенку в любом возрасте.
Осмотр и помощь невролога может понадобиться ребенку в любом возрасте. График осмотров таков: невролог в плановом порядке должен осмотреть детей в 3, 6, 7, 10, 14, 15, 16, 17 лет.
При осмотрах оценивается физическое развитие, мышечный тонус, наличие и симметричность рефлексов, координация движений, цвет и тургор кожных покровов, чувствительность, речь, умственное развитие, наличие или отсутствие очаговых неврологических симптомов.
При необходимости врач может назначить дообследование: осмотр окулиста с осмотром глазного дна, УЗИ головного мозга, ультразвуковую допплерографию, рентгенографию черепа, МРТ мозга, электроэнцефалографию.
Родители должны обратиться внепланово к неврологу при таких симптомах:
- нарушение речи ( , задержка речевого развития);
- недержание мочи ();
- нарушения сна;
- тики (повторяющиеся, часто непроизвольные, движения или высказывания, подергивания мимической мускулатуры, гримасничанье, моргание, сопение, ощупывание вещей, отбрасывание волос, повторение слов или фраз и др.);
- обмороки;
- укачивание в транспорте;
- повышенная активность, неусидчивость, рассеянное внимание;
- черепно-мозговые травмы.
Резюме для родителей
В зависимости от течения беременности и родов, наследственных факторов ребенок может иметь неврологическую патологию даже в самом раннем возрасте. Осмотры врача-невролога дают возможность выявить изменения со стороны нервной системы на ранних сроках, что позволит провести своевременное лечение.
Не следует бояться или избегать осмотров невролога. Только внимательное наблюдение со стороны родителей и врачей помогут вырастить ребенка здоровым.
ДИАГНОСТИКА
Объективно оценить состояние ВЧД можно только во время операции со вскрытием черепа или (менее достоверно) при проведении люмбальной пункции (это когда в пространство около спинного мозга вставляют иглу и по скорости вытекания жидкости судят о давлении). Все остальные исследования дают косвенную информацию, которая может сложиться в определенную картину только при грамотной интерпретации врачом. Увеличение желудочков мозга, субарахноидальных пространств, межполушарной щели часто выявляется у здоровых людей и без клинической картины ни о чем не говорит.
По НСГ (КТ, МРТ) диагноз не ставится и лечение не назначается.
Наиболее доступным начальным методом диагностики при подозрении на повышение ВЧД является осмотр глазного дна. Дополнительные методы обследования предназначены для уточнения характера поражения мозга.
Методы визуализации (нейросонография, компьютерная или магнитно-резонансная томография) непосредственно с определением давления не связаны, хотя могут помочь уточнить причину заболевания, оценить прогноз и подсказать направление действий.
Применение эхоэнцефалоскопии (ЭхоЭС, или ЭхоЭГ – эхоэнцефалография) «для определения ВЧД» - распространенное на постсоветском пространстве заблуждение. Оценить давление с помощью ЭхоЭС принципиально невозможно. Этот древний метод применяется только для быстрого и крайне приблизительного поиска крупных объемных внутричерепных образований (опухоли, гематомы и т.д.). Данные ЭхоЭС могут пригодиться в машине 03 или в приемном отделении при определении методов первой помощи и выбора места госпитализации.
Нельзя оценить ВЧД также с помощью электроэнцефалографии (ЭЭГ), реоэнцефалографии (РЭГ).
На всякий случай стоит упомянуть пресловутую «компьютерную диагностику» всего организма за 2 часа, объявлениями о которой пестреют все фонарные столбы любого города. Запомните, уважаемые родители, подобные шарлатанские методики – эти процедуры вообще не имеют отношения к диагностике чего-либо и служат только для отъема денег.
ЛЕЧЕНИЕ.
Лечение состояний, сопровождающихся повышением ВЧД, зависит от причин их возникновения. Так, при гидроцефалии выполняются операции, при которых избыток ликвора отводится из полости черепа, при наличии опухоли производится ее удаление, при нейроинфекциях вводятся антибиотики. Применяется и симптоматическое медикаментозное лечение, направленное на снижение ВЧД, однако это обычно временная мера для острой ситуации.
Некорректна распространенная практика «лечения» любых болезней мочегонными препаратами (диакарб, триампур). В большинстве случаев такое лечение направлено на несуществующий диагноз. При наличии реальных показаний лечение должно проводиться в стационаре под строгим контролем. Стремление к «медикаментозному лечению внутричерепной гипертензии» может привести к потере времени и развитию по этой причине необратимых изменений в организме (гидроцефалия, слепота, нарушения интеллекта). С другой стороны, лечение здорового пациента грозит "всего лишь" побочными эффектами применямых препаратов.
Ни одно состояние с повышенным ВЧД не лечится:
- «сосудистыми препаратами» (кавинтон, циннаризин, сермион, никотиновая кислота и т.п.)
- «ноотропными препаратами» (ноотропил, пирацетам, пантогам, энцефабол, пикамилон и т.п.)
Гомеопатией
Травами
Витаминами
Массажем
Иглоукалыванием
Что такое мышечный тонус и за что его так «любят»?
Посмотрите в медицинскую карточку своего ребенка: там нет такого диагноза, как «мышечная дистония», «гипертония» и «гипотония»? - наверное, вы просто не ходили со своим малышом до года в поликлинику к неврологу. Это, конечно же, шутка. Однако, диагноз «мышечная дистония» встречается нисколько не реже (а может быть и чаще), чем ПЭП, гипертензионно-гидроцефальный синдром (ГГС) иповышение внутричерепного давления.
Изменения мышечного тонуса могут быть, в зависимости от степени выраженности, как вариантом нормы (чаще всего), так и серьезной неврологической проблемой (это гораздо реже).
Короткоо внешних признаках изменения мышечного тонуса.
Мышечная гипотония характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Может быть ограничена спонтанная и произвольная двигательная активность, прощупывание мышц несколько напоминает «кисель или очень мягкое тесто». Ярко выраженная мышечная гипотония может существенно влиять на темпы двигательного развития. Мышечная дистония характеризуется состоянием, когда мышечная гипотония чередуется с гипертонией, а также вариантом дисгармонии иасимметрии мышечногонапряжения в отдельных мышечных группах (например,в руках больше, чем в ногах, справа больше чем слева и т.д.).
В покое у этих детей при пассивных движениях может наблюдаться некоторая мышечная гипотония. При попытке активно выполнить какое-либо движение, при эмоциональных реакциях, при изменении тела в пространстве, мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Нередко такие нарушения в дальнейшем приводят к неправильному формированию двигательных навыков и ортопедическим проблемам (например, кривошея, сколиоз).
Мышечная гипертония характеризуется увеличением сопротивления пассивным движениям и ограничением спонтанной и произвольной двигательной активности. Выраженная мышечная гипертония также может существенно влиять на темпы двигательного развития.
Нарушение мышечного тонуса (напряжения мышц в покое) может быть ограничено одной конечностью или одной мышечной группой (акушерский парез руки, травматический парез ноги) – и это наиболее заметный и очень тревожный признак, заставляющий родителей незамедлительно обратиться к неврологу.
Заметить различие между физиологическими изменениями и патологическими симптомами за одну консультацию даже грамотному врачу иногда довольно трудно. Дело в том, что изменение мышечного тонуса не только связано с неврологическими расстройствами, но и сильно зависит от конкретного возрастного периода и других особенностей состояния ребенка (возбужден, плачет, голоден, сонлив, замерз и т.д.). Таким образом, наличие индивидуальных отклонений в характеристиках мышечного тонуса, далеко не всегда заставляет беспокоиться и требует какого-либо лечения.
Но даже в том случае, если функциональные нарушения мышечного тонуса подтвердятся, в этом нет ничего страшного. Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко.
Cиндром гипервозбудимости или он же синдром повышенной нервно-рефлекторной возбудимости.
Частые плачи и капризы по поводу и без, эмоциональная неустойчивость и повышенная чувствительность к внешним раздражителям, нарушение сна и аппетита, обильные частые срыгивания, двигательное беспокойство и вздрагивания, дрожание подбородка и ручек (и т.д.), часто в сочетании с плохой прибавкой веса инарушением стула – узнаете такого ребенка?
Все двигательные, чувствительные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают интенсивно и резко, и так же быстро могут угасать. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. Они очень впечатлительные, переживательные и ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью.
Наличие таких проявлений у ребенка – это всего лишь только повод для обращения к неврологу, но, ни в коем случает не повод для родительской паники, и тем более, медикаментозного лечения.
Постоянная гипервозбудимость в причинном отношении мало специфична и чаще всего может наблюдаться у детей с особенностями темперамента (например, так называемый холерический тип реагирования). Значительно реже, гипервозбудимость можно связать и объяснить перинатальной патологией центральной нервной системы. Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса (перемена места жительства, оформление в сад, развод родителей и прочие). И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
И, наконец, наиболее часто, преходящая гипервозбудимость бывает связана с педиатрическими проблемами (рахит, нарушения переваривания пищи и кишечные колики, грыжи, прорезывание зубов и др.).
Существуют две крайности в тактике наблюдения за такими детьми. Или «объяснение» гипервозбудимости с помощью «внутричерепной гипертензии» и напряженное медикаментозное лечение с использованием нередко препаратов с нешуточными побочными эффектами (диакарб, фенобарбитал и др.). Или полнейшее пренебрежение проблемой, которое может привести в дальнейшем к формированию стойких невротических расстройств (страхи, тики, заикание, тревожные расстройства, навязчивости, нарушения сна) у ребенка и членов его семьи, и потребует длительной психологической коррекции.
Конечно же, логично предположить, что адекватный подход находится где-то между ними…
ВНИМАНИЕ. Отдельно хотелось обратить внимание родителей на судороги – одно из немногих расстройств нервной системы, которое действительно заслуживает пристального внимания и серьезного лечения. Эпилептические приступы встречаются в грудном возрасте не часто, но протекают иногда тяжело, коварно и замаскировано, при этом почти всегда необходима незамедлительная медикаментозная терапия. Такие приступы могут скрываться за любыми стереотипными и повторяющимися эпизодами в поведении ребенка. Непонятные вздрагивания, кивки головой, непроизвольные движения глаз, «замирания», «зажимания», «обмякания», в особенности с остановкой взгляда и отсутствием реакции на внешние раздражители, должны насторожить родителей и заставить обратиться к специалистам. Иначе, поздно поставленный диагноз и несвоевременно назначенная медикаментозная терапия значительно уменьшают шансы на успех лечения.
Все обстоятельства эпизода судорог необходимо точно и полно запомнить и, при возможности, записать на видео, для дальнейшего подробного рассказа на консультации. Если судороги длятся длительно или повторяются -вызов «03» и срочная консультация врача.
В раннем возрасте состояние ребенка чрезвычайно переменчиво, поэтому отклонения в развитии и другие расстройства нервной системы иногда могут быть обнаружены лишь только в процессе длительного динамического наблюдения за малышом, при повторных консультациях. С этой целью определены конкретные даты плановых консультаций детского невролога на первом году жизни: обычно в 1, 3, 6 и 12 месяцев. Именно в эти периоды можно обнаружить большинство тяжелых болезней нервной системы детей первого года жизни (гидроцефалия, эпилепсия, ДЦП, обменные расстройства и др.). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплекснуютерапию и достигать при этом максимально возможного результата.
И на последок. Что же может скрываться под записью в карточке - ПЕРИНАТАЛЬНАЯ ЭНЦЕФАЛОПАТИЯ (ПЭП).
Под термином «перинатальная энцефалопатия» (ПЭП) в российской детской неврологии подразумевается собирательный диагноз, характеризующий различные нарушения структуры и функции головного мозга, возникающее в перинатальном периоде жизни ребенка. Перинатальный период начинается на 28 неделе внутриутробной жизни ребенка, и заканчивается к 7 суткам после рождения (у доношенных детей) или к 28 суткам (у недоношеных).Я думаю вам видно, что этот термин не подразумевает какой-либо конкретной патологии. Подразумевается, что у ребенка «что-то с мозгом» вследствие какого-то повреждения. В настоящее время в России принята классификация мирового уровня, детально описывающая поражения мозга (гипоксические, травматические, токсико-метаболические, инфекционые) и при правильном применении передающая в формулировке диагноза информацию о состоянии ребенка и его причинах. Только вот многие неврологи на современном этапе заменили ПЭП на "гипоксически-ишемическое поражение центральной нервной системы" (ГП ЦНС) при отсутствии конкретных данных ничего не меняет и все сказанное действительно и для таких "современных" формулировок.
ДИАГНОСТИКА И ГИПЕРДИАГНОСТИКА
Многие доктора патологией до сих пор считают те признаки, которые являются нормой для данного возрастного периода (например, вздрагивания, повышение мышечного тонуса у новорожденных, «скрещивание» ножек при опоре у детей до 3 месяцев, симптом Грефе и т. д.).Гипердиагностика возможна при нарушении принципов неврологического осмотра. Наиболее частые из них:
диагностика повышенной возбудимости или мышечного гипертонуса у дрожащего и скованного ребенка в холодном помещении, а также при возбужденном состоянии или чрезмерных манипуляциях врача; диагностика угнетения центральной нервной системы у вялого ребенка при перегревании или в дремотном состоянии.
Психологические причины. Они заключается в том, что в связи со сложившейся в отечественном здравоохранении ситуацией "гипердиагностика" не имеет никаких административных, юридических, этических последствий для врача. Постановка диагноза ведет к назначению лечения и в случае правильности или неправильности диагноза исход (чаще выздоровление или минимальные расстройства вследствие наиболее характерного для гипоксических поражений мозга течения) благоприятен.
4. Финансовые причины. Избыточная диагностика приводит к избыточной загрузке врачей, диагностических кабинетов и вспомогательных служб, что в случае бюджетного медицинского учреждения поддерживает завышенное штатное расписание и препятствует сокращению штатов или переквалификации персонала, а в условиях коммерческого медицинского учреждения прямо повышает доход медицинских работников.
Негативные последствия для родителей и близких ребенка. Избыточная диагностика не является безобидной для семьи ребенка.
1. Во-первых, тотальное диагностирование "ПЭП" приводит к тому, что родители считают ребенка больным даже тогда, когда он здоров, что ведет, в свою очередь, к внутрисемейным психологическим проблемам.
2. Во-вторых, "гипердиагностика" приводит к извращенным представлениям родителей о "норме" и "патологии". За время проведения исследовательской работы докотра столкнулись с двумя случаями, когда родители на заключение, что ребенок неврологически здоров, задали вопрос: "Мой ребенок ненормальный? Почему у всех детей есть "энцефалопатия", а у него нет?"
3. В-третьих, избыточная диагностика ведет к неоправданному лечению, что наносит ущерб бюджету семьи ребенка.
Негативные последствия для ребенка."Гипердиагностика" имеет следующие негативные эффекты на самого ребенка, которого она якобы должна защитить от патологического состояния нервной системы.
1. Во-первых, избыточная диагностика приводит к чрезмерному назначению диагностических процедур, которые чаще всего повышают пребывание ребенка в условиях медицинских учреждений и способствуют контактам ребенка с больными инфекционными заболеваниями.
2. Во-вторых, "гипердиагностика" ведет к избыточному лечению, зачастую средствами и манипуляциями, которые не прошли адекватный контроль, что иногда приводит к плачевным последствиям.
3. В-третьих, "гипердиагностика" перинатальных поражений нервной системы, в целом, ведет к тому, что большинство неврологических и не только неврологических расстройств, которые впоследствии возникают у ребенка, врачи связывают с перинатальным поражением нервной системы, хотя на самом деле они возникли совсем не по этому.
В дополнение кпонятию ПЭП добавляют «синдром повышенной нервно-рефлекторной возбудимости», «синдром мышечной дистонии», «синдром вегетативно-висцеральных нарушений» и т.п., что еще больше пугает родителей. Эти термины крайне расплывчаты и в какой-то мере могут быть использованы в описании здоровых детей.
ЛЕЧЕНИЕ И ГИПЕРЛЕЧЕНИЕ
Только реальные, объективно выявленные и четко обозначенные последствия перинатальных поражений нервной системы могут требовать применения лекарств, однако это всегда симптоматическое лечение, т.е. направленное на конкретные проблемы: при гипертонусе - препараты для расслабления мышц, при судорогах - противосудорожные и т.п. Тем не менее, большинству детей с формальной "ПЭП" назначаются разнообразные препараты и их комбинации с недоказанной эффективностью. Приводим список наиболее частых нерациональных назначений в детской практике.
1. Так называемые сосудистые препараты. К ним относят препараты различных групп (циннаризин, кавинтон, сермион и т.д.)
2. Препараты, содержащие гидролизаты аминокислот, нейропептидов и т.д. - церебролизин, актовегин, солкосерил, кортексин и т.п.
3. Так называемые «ноотропные» препараты, «улучшающие питание мозга»: пирацетам, аминалон, фенибут, пантогам, пикамилон и т.д.
4. Гомеопатические средства.
5. Разнообразные растительные препараты, включая хорошо знакомые населению валериану, пустырник, а также брусничный лист, медвежьи ушки и т.д.
Многие распространенные в СНГ препараты должны применяться крайне ограниченно, по строгим показаниям. Так, например, применение диакарба может быть оправдано при гидроцефалии (не при «гидроцефальном сидроме» - его не существует!), причем ребенок с таким диагнозом должен находиться под наблюдением нейрохирурга. Недопустимо назначение фенобарбитала у детей с «гипервозбудимостью», «нарушениями сна». Применение этого препарата возможно только при судорогах (хотя существуют более современные и обычно более эффективные препараты), поскольку он доказано вызывает задержку развития познавательных функций у ребенка.
НАБЛЮДЕНИЕ И СРОКИ НАЧАЛА ЛЕЧЕНИЯ
Патология нервной системы в раннем возрасте иногда может быть выявлена только при повторном осмотре либо в ходе длительного наблюдения за развитием ребенка. Для этого предусмотрены осмотры неврологом в 1, 3, 6 и 12 месяцев. В эти сроки дебютируют или становятся очевидными многие серьезные заболевания. И если у ребенка стоит конкретный неврологический диагноз – эпилепсия, ДЦП и т.д. – медлить с лечением недопустимо! Особенно это касается эпилептических приступов – своевременно назначенное лечение способно предотвратить развитие серьезной патологии в будущем.
И в заключение, хотелось бы напомнить родителям: будьте чутки и внимательны к своим малышам! Никто лучше вас не знает вашего малыша, его особенности, характер, привычки. В первую очередь, именно ваше осмысленное участие в жизни детей - это основа их дальнейшего благополучия. Не залечивайте их от «предполагаемых болезней», но если вас что-то тревожит и заботит, найдите возможность получить независимую консультацию квалифицированного специалиста.
Парецкая А.М.
Использованные материалы для написания статьи.
Осмотр невролога для грудничка является обязательным в 1, 3, 6, 9, и 12 месяцев жизни. Что смотрит детский невролог на приеме – этот вопрос интересует каждую маму. Осмотры невролога для грудничков обязательны даже если они абсолютно здоровы. Столь частый контроль совсем не безоснователен, неврологический статус младенца меняется каждые три месяца. Именно в эти периоды происходит интенсивный рост малыша и формирование у него определенных навыков, поэтому любые отклонения будут видны.
Перед выпиской из родильного дома малышам проводится нейросонография (или УЗИ головного мозга). Иногда при данном обследовании у малышей находят кисты головного мозга. Причины возникновения кист у малышей еще недостаточно изучены. Предположительно они появляются вследствие гипоксии (кислородного голодания). Если размеры кисты не более 3-4 мм, то к 3 месяцу они рассасываются бесследно. При обнаружении у младенца кисты головного мозга показана нейросонография в динамике.
Заболевания нервной системы у детей первого года жизни встречаются нередко, и обычно связаны с патологией беременности, тяжелым течением родов, внутриутробными инфекционными заболеваниями крохи, травмами и другими причинами. Особенный контроль со стороны невролога должен осуществляться за малышами, которые родились недоношенными.
Насторожить родителей должны следующие симптомы:
- Тревожный сон ребенка;
- Частые ;
- Подергивания конечностей, дрожание (тремор) подбородка и конечностей;
- Фебрильные судороги;
- Задержка развития малыша.
Осмотр в 1 месяц
Осмотр невролога в 1 месяц включает оценку позы ребенка, наличие и выраженность . В 1 месяц все безусловные рефлексы новорожденного должны быть ярко выражены и симметричны. Угасает к 1-1,5 месяцам лишь рефлекс автоматической опоры и ходьбы.
Оценивается мышечный тонус , так как мышцы сгибателей еще находятся в гипертонусе, то положение малыша сохраняет еще внутриутробную позу – ножки и ручки согнуты, кулачки крепко сжаты. Тонус мышц с обеих сторон должен быть одинаковым, если с одной стороны гипертонус выражен сильнее, а с другой слабее, то это может говорить о патологии. Но при пробуждении ото сна к концу 1 месяца кроха уже может потягиваться.
Все движения малыша еще нескоординированы и хаотичны. уже может ненадолго сфокусировать взгляд на предмете и проследить за его движением в горизонтальной плоскости. Так же к 3-4 неделе жизни у крохи должна появиться улыбка в ответ на ласковое обращение. Если кроха в возрасте 2-4 недель способен удерживать голову, то это тревожный симптом, который может свидетельствовать о повышении внутричерепного давления. Осмотр невролога в 1 месяц один из ключевых, поэтому важна квалификация специалиста.
Осмотр в 3 месяца
Осмотр невролога в 3 месяца один из самых важных. Главное достижения жизни – это найденные собственные руки. Кроха может разглядывать их или просто засовывать кулачки в рот. К 3 месяцам начинают угасать большинство рефлексов новорожденных, так как регуляцию на себя все больше берет кора головного мозга. Большинство рефлексов ослабевает или исчезает. Хватательный рефлекс к концу 3-4 месяцев в норме должен угаснуть, вместо него развивается произвольное захватывание предмета. Еще одно достижения – это способность в вертикальном положении. Если к этому сроку кроха еще не способен самостоятельно держать голову, то это может быть проявлением гипотонуса или отставанием в росте и развитии.
К 3 месяцам у малыша присутствует комплекс оживления в ответ на общение или любой оптический раздражитель. Так же обычно к этому сроку мама уже может услышать смех ребенка. Тонус сгибателей к этому времени должен ослабнуть, и поза крохи становится более расслабленной.
Осмотр в 6 месяцев
После 6 месяцев темпы прироста окружности головы уже составляют 1 см за месяц.
Осмотр в 9 месяцев
На осмотре невролога в 9 месяцев оцениваются данные физического развития малыша – он уже должен самостоятельно сидеть, многие дети уже встают на ножки и ползают. Оценивается развитие мелкой моторики малыша – он способен брать предмет 2 пальчиками и удерживать его. Кроха все больше подражает движениям взрослых, уже может хлопать в ладоши, махать на прощание ручкой. Он хорошо знает своих родителей, подозрительно относится к незнакомым людям. Ребенок уже знает значения произносимых слов, находит знакомые ему предметы среди других. В этом возрасте малыш уже должен понимать запреты.
Осмотр в 12 месяцев
К году малыш становится все более осмысленным человечком. Навыков и умений становится все больше. К 12 месяцам кроха уже может подняться на ножки, стоит и ходит за ручку. Если ваш ребенок еще не ходит самостоятельно, не расстраивайтесь. Волноваться стоит, если и к 1,5 годам малыш не ходит самостоятельно. Малыш уже умеет пить из чашки, самостоятельно держать ложку и есть из нее, знает названия многих предметов, указывает части тела, знает всех членов семьи, произносит отдельные слова. Окружность головы за год должна увеличиться на 12 см.
