Пульмонолог. Что это за врач? Детский пульмонолог. Онколог-пульмонолог, аллерголог-пульмонолог, анализы и исследования у пульмонолога. Какими заболеваниями занимается детский пульмонолог
Он проводит лечение бронхита, пневмоний, бронхиальной астмы, эмфиземы и т.д.
Что входит в компетенцию врача Пульмонолога
Врач-пульмонолог изучает болезни органов дыхания, то есть заболевания трахеи, бронхов, легких, плевры - занимается заболеваниями органов дыхания.Какими заболеваниями занимается Пульмонолог
Простудные заболевания:- ринит;
- фарингит;
- назофарингит;
- тонзиллит ларингит;
- трахеит;
- бронхит;
- бронхиолит;
- пневмония.
Бронхиальная астма;
- бронхит курильщика;
- хроническая обструктивная болезнь легких;
- плеврит;
- злокачественный плеврит;
- бронхоэктатическая болезнь;
- фиброзирующий альвеолит;
- лихорадки неясного генеза;
- затяжные пневмонии;
- острый и хронический бронхит;
- эмфизема легких;
- хроническая дыхательная недостаточность.
Какими органами занимается врач Пульмонолог
Бронхи, легкие.Когда следует обращаться к Пульмонологу
Симптомы заболеваний органов дыхания похожи на симптомы многих других заболеваний. Как их различить?Приведем наиболее распространенные симптомы.
Кашель курильщика
Возникает по утрам и прекращается отхаркиванием вязкой мокроты. Такой кашель свидетельствует о развитии хронического бронхита курильщика, который со временем осложняется эмфиземой легких и дыхательной недостаточностью.
За возникновение кашля отвечает кашлевой центр мозга, который активируется при раздражении дыхательных путей. По сути дела, это защитная реакция, направленная на удаление из дыхательных путей пыли, инородных частиц, бронхиальной слизи.
Заболевания, сопровождающиеся кашлем, опасны тем, что болезнь, по выражению врачей, может «уйти внутрь», т.е. начавшись с воспаления верхних дыхательных путей, распространиться на все легкие, а в этом случае, естественно, ее тяжелее вылечить, да и последствия могут быть серьезнее. Что бы этого не случилось не стоит откладывать визит к пульмонологу - он определит причину кашля и назначит соответствующее лечение.
Одышка в покое при болезнях легких
Одышка в покое при болезнях легких зачастую свидетельствует о развитии эмфиземы легких и, следовательно, уменьшении объема вдоха.
Если одышка появилась внезапно, она может быть признаком обширной пневмонии (воспаления легких) или тяжелого нарушения сердечной деятельности.
Одышка с затруднением выдоха
Одышка с затруднением выдоха может стать первым симптомом таких болезней, как бронхиальная астма, обструктивный бронхит и некоторые другие.
При появлении такой одышки следует обратиться к пульмонологу, может также понадобиться консультация аллерголога. Это поможет выявить потенциально опасные заболевания на ранней стадии и не допустить их прогрессирования.
Симптомы бронхиальной астмы
Период предвестников бронхиальной астмы наступает за несколько минут, часов, иногда дней до приступа и проявляется следующими симптомами: вазомоторными реакциями со стороны слизистой носа, чиханьем, зудом глаз, кожи, приступообразным кашлем, головной болью, нередко изменениями настроения.
Период разгара бронхиальной астмы (удушья) имеет следующую симптоматику.
Появляется чувство нехватки воздуха, сдавливания в груди, выраженная экспираторная одышка. Вдох становится коротким, выдох - медленным, сопровождается громкими, продолжительными, свистящими хрипами, слышными на расстоянии.
Больной принимает вынужденное положение, сидит, наклонившись вперед, опираясь локтями на колени, ловя ртом воздух. Лицо бледное, с синюшным оттенком. Крылья носа раздуваются при вдохе. Грудная клетка в положении максимального вдоха, в дыхании участвуют мышцы плечевого пояса, спины, брюшной стенки. Межреберные промежутки и надключичные ямки втягиваются при вдохе. Шейные вены набухшие.
Во время приступа наблюдается кашель с очень трудно отделяемой мокротой, над легкими определяется перкуторный звук с тимпаническим оттенком, нижние границы легких опущены, подвижность легочных краев ограниченна, на фоне ослабленного дыхания, особенно на выдохе, слышно много сухих свистящих хрипов.
Пульс учащен, слабого наполнения, тоны сердца приглушены. Приступ удушья может перейти в астматический статус.
Период обратного развития бронхиальной астмы имеет разную продолжительность. После приступа больные хотят отдохнуть, некоторые из них испытывают голод, жажду.
Когда и какие анализы нужно делать
- Исследование отделяемого из носа;- Общий анализ крови;
- Определение общего уровня IgE (иммуноглобулина Е) в сыворотке крови;
- Кожные пробы;
- Провокационные пробы (проводят вне обострения).
Какие основные виды диагностик обычно проводит Пульмонолог
- Исследование функции внешнего дыхания, рентген-диагностика,- Эхокардиография;
- Компьютерная томография (КТ). Как диагностировать пневмонию?
Врач расспросит о симптомах и проведет медицинское обследование. В определенных случаях, может быть назначена рентгенография грудной клетки и анализ крови. Этих анализов обычно достаточно для диагноза.
При осложнениях, могут быть назначены дополнительные анализы. Врач может также проверить слизь из легких, чтобы определить возбудитель пневмонии. Такой анализ поможет подобрать оптимальные препараты для лечения.
Как это лечится?
Для лечения бактериальной пневмонии используются антибиотики. Пациенты должны придерживаться рекомендаций врача, и не прекращать принимать антибиотики до окончания курса лечения, даже при условии улучшения самочувствия.
Обратитесь к врачу, если в течение 2 - 3 дней принятия антибиотиков, вам не стало лучше. Обратитесь к врачу немедленно, если вам стало хуже.
Старайтесь больше отдыхать и спать, пейте много жидкости, не курите. Если кашель мешает вам ночью спать, проконсультируйтесь с врачом по поводу приема лекарственных средств от кашля.
Если у вас тяжелые симптомы, слабая иммунная система, или другое тяжелое заболевание, обратитесь в больницу. Пневмония, вызванная вирусом антибиотиками не лечиться. В таких случаях рекомендуется отдых и лечение кашля.
Как предотвратить пневмонию?
Если вы старше 65 лет, или у вас сердечная недостаточность или проблемы с легкими, оптимальным вариантом для вас, будет вакцина от пневмонии.
Старайтесь избегать общения с людьми, больными гриппом, простудой, корью или ветрянкой. Вы можете заболеть пневмонией после того, как любое из выше перечисленных заболеваний, ослабит вашу иммунную систему.
Существуют целые пульмонологические отделения и институты по изучению и лечению болезней органов дыхания. С одной стороны врач-пульмонолог — это узкая специальность, а с другой этот специалист знает тонкости огромного спектра патологий. Кроме того, стоит учесть, что болезни дыхательной системы чаще всего регистрируются среди всех заболеваний.
Что лечит врач-пульмонолог?
Врач-пульмонолог диагностирует и лечит болезни нижних дыхательных путей. Выделение этого узкого направления связано с большим количеством патологий органов дыхания.
По происхождению болезни, которые изучает пульмонолог делятся на следующие группы:
- инфекционные (бронхит, пневмония);
- наследственные (муковисцидоз, гистиоцитоз Х);
- аллергические (бронхиальная астма);
- профессиональные (асбестоз, антракоз, силикоз);
- травматические (пневмоторакс);
- болезни неясного происхождения (саркоидоз, идиопатический фиброзирующий альвеолит).
Кроме того, пульмонолог занимается лечением и наблюдением в динамике за больными с хроническими обструктивными заболеваниями лёгких, остеохондропластическими трахеобронхопатиями и пневмосклерозом. Путём проведения дифференциальной диагностики, очень часто, именно пульмонолог выявляет туберкулёз и рак лёгкого.
Когда нужно обращаться к пульмонологу?
Чтобы своевременно установить диагноз и приступить к правильному лечению, необходимо понимать к какому специалисту и в каких случаях к нему обращаться. К пульмонологу на консультацию чаще всего направляет терапевт, когда сомневается в постановке диагноза и назначении адекватной схемы лечения. Однако проконсультироваться у узкого специалиста может любой пациент, самостоятельно записавшийся на приём.
Записаться на прием к терапевту .
Случаи, когда стоит обращаться за консультацией к пульмонологу:
- Длительный кашель сухой или с отделением густой слизистой мокроты, преимущественно по утрам. Такой кашель характерен для курящих людей, у которых уже сформировался хронический бронхит. Несвоевременное лечение такого кашля приводит к эмфиземе лёгких и дыхательной недостаточности. Кроме того, причиной длительного сухого или влажного кашля может быть туберкулёз лёгких. Эту инфекцию пульмонолог может выявить при тщательном дообследовании и проведении дифференциальной диагностики. Сухой кашель с приступами удушья может свидетельствовать об аллергическом происхождении и быть одним из симптомов бронхиальной астмы. Кашель, который сопровождается отделением зелёной, жёлто-зелёной, розовой мокроты или мокроты с прожилками крови, должен насторожить. Подобный симптом может быть признаком инфекции или другой серьёзной патологии органов дыхания.
- Одышка, возникающая при незначительной физической нагрузке или в покое. Одышка с затруднённым выдохом может быть признаком бронхиальной астмы или другой обструктивной патологии. А в случае затруднения дыхания на вдохе, можно заподозрить идиопатический альвеолит, пневмоцистную пневмонию, центральный рак и другие заболевания, имеющие нарушения рестриктивного типа.
- Боли в грудной клетке, усиливающиеся при глубоком дыхании, могут возникать при плевритах, пневмотораксах и других патологиях. В таких случаях нельзя медлить с обращением к врачу. Грамотный специалист выяснит причину болей, окажет необходимую помощь и назначит соответствующее лечение.
- Частые ОРВИ, более трёх раз в год, должны также насторожить, особенно, если это касается детей. В таком случае, ребёнка рекомендовано показать к пульмонологу для дообследования и, возможно, назначения профилактического лечения.
К пульмонологу на консультацию могут направить во время прохождения профилактического осмотра. Устраиваясь на работу, а затем и ежегодно, каждый из нас проходит флюорографическое обследование. В случае выявления патологических изменений в лёгких, пациента направляют к специалисту в этой сфере. Зачастую с этим сталкиваются люди, работающие на вредном производстве.
Как проходит прием у пульмонолога?
Приём пульмонолога состоит из нескольких этапов:
Изучение жалоб, истории заболевания и анамнеза жизни пациента. Подробный сбор этих данных позволяет сориентироваться в дальнейших действиях и определить тактику диагностики. Пульмонолог обращает внимание на наличие контакта с инфекционными больными, наследственный и аллергологический анамнез. Интересуется условиями труда и проживания, наличием вредных привычек, сопутствующими заболеваниями, возможными травмами или операциями в течение жизни.
Объективный осмотр пациента, конечно, включает в себя стандартный осмотр основных систем и органов. Однако акцент ставится на органах дыхания. Обязательно проводится перкуссия и аускультация лёгких. Выслушивая дыхание с помощью стетофонендоскопа, можно выявить сухие или влажные хрипы, ослабленное дыхание или его отсутствие на протяжении некоторых участков. Кроме того, врач измеряет температуру тела, определяет частоту дыхания, частоту сердечных сокращений и артериальное давление. Для выяснения степени дыхательной недостаточности, проводится пульсоксиметрия.
Назначение дополнительных методов обследования будет зависеть от выводов, которые врач сделал после осмотра пациента. Для уточнения диагноза пульмонолог обычно направляет на следующие обследования:
- общий анализ крови;
- спирометрия, пикфлоуметрия и ФВД;
- ЭКГ и эхокардиография;
- рентгенография и компьютерная томография органов грудной клетки;
- анализ мокроты общий, бактериоскопия, метод бактериологического посева и определение теста медикаментозной чувствительности;
При подозрении на бронхиальную астму, рекомендовано определение аллергологических проб с последующей консультацией аллерголога. Кроме того, в ходе проведения дифференциальной диагностики, могут потребоваться консультации других смежных специалистов.
После уточнения диагноза пульмонолог назначает соответствующее лечение и контролирует состояние больного в динамике.
Как записаться к пульмонологу?
Самый простой и быстрый способ: выбрать подходящего врача по отзывам в интернете на надежном сайте и записаться к нему на прием. Рекомендуем использовать для этого проверенный сайт https://medbox24.ru, заходите в раздел —
Кто такой пульмонолог?
 Пульмонолог
– это врач, который занимается диагностикой, лечением и профилактикой болезней легких . Пульмонолог, как и другие врачи, это специалист с высшим медицинским образованием, который прошел профильную специализацию (интернатуру
). Дисциплина, которую изучает пульмонолог, называется пульмонология. Пульмонология – это наука о строении и работе дыхательной системы, которая, в свою очередь, состоит из нижних и верхних дыхательных путей. К верхним дыхательным путям относится полость носа, носоглотка, гортань, трахея и главные бронхи. Нижние дыхательные пути включают бронхиальное дерево (сеть второстепенных бронхов, на которые делятся два основных
) и сами легкие. Пульмонология очень тесно связана с другими дисциплинами, такими как онкология, аллергология.
Пульмонолог
– это врач, который занимается диагностикой, лечением и профилактикой болезней легких . Пульмонолог, как и другие врачи, это специалист с высшим медицинским образованием, который прошел профильную специализацию (интернатуру
). Дисциплина, которую изучает пульмонолог, называется пульмонология. Пульмонология – это наука о строении и работе дыхательной системы, которая, в свою очередь, состоит из нижних и верхних дыхательных путей. К верхним дыхательным путям относится полость носа, носоглотка, гортань, трахея и главные бронхи. Нижние дыхательные пути включают бронхиальное дерево (сеть второстепенных бронхов, на которые делятся два основных
) и сами легкие. Пульмонология очень тесно связана с другими дисциплинами, такими как онкология, аллергология.Онколог-пульмонолог
Онколог-пульмонолог – это специалист, в компетенцию которого входит выявление и лечение злокачественных образований легких. На сегодняшний день среди всех онкологических заболеваний рак легких занимает ведущие позиции по частоте выявления. По статистике, это заболевание примерно в 8 раз чаще диагностируется у пациентов мужского пола. Чаще всего причиной злокачественных образований является продолжительный стаж курения , наличие хронических легочных болезней (туберкулеза , бронхита ). Среди пациентов онколога-пульмонолога также могут быть сотрудники кузнечных цехов, угольных шахт, асбестовых производств, химических лабораторий. У этих людей рак развивается по причине продолжительного вдыхания пыли, характерной для таких производств.Какие заболевания лечит онколог-пульмонолог?
Злокачественные опухоли в легких, несмотря на единое название, могут быть различными и классифицируются по нескольким критериям.
Первым критерием является тип клеток, из которого формируется новообразование. Именного от этого фактора в большей степени зависит динамика заболевания и продолжительность жизни пациента. Различают мелкоклеточный и немелкоклеточный рак легких. Мелкоклеточная опухоль относится к категории агрессивных и быстрорастущих. Как правило, более половины пациентов с этим заболеванием обращаются к онкологу-пульмонологу тогда, когда новообразование уже дало метастазы (распространение опухоли за пределы пораженного органа ).
Немелкоклеточный рак в практике этого врача встречается гораздо чаще. Развивается эта форма медленнее и делится на несколько типов.
Существуют следующие виды немелкоклеточного рака легких:
- Крупноклеточный. Среди всех форм немелкоклеточного рака является самой агрессивной. Развивается из эпителиальных клеток и значительно чаще, чем остальные типы, диагностируется у женщин.
- Плоскоклеточный. Формируется из плоских клеток и характеризуется как медленно растущая форма рака легких.
- Аденокарцинома. Этот тип опухоли образуют железистые клетки (клетки, которые вырабатывают слизь ). Развивается рак относительно медленно и среди всех злокачественных образований легких занимает примерно 40 процентов.
В зависимости от локализации опухоли, различают следующие вида рака легких:
- Центральный. При этой форме опухоль, сформированная в 80 процентах случаев из плоских клеток, располагается в бронхах (трубках внутри легких ). Среди всех видов злокачественных образований легких на долю центрального рака приходится порядка 70 процентов. Из-за особенностей месторасположения, опухоли в бронхах часто не выявляются при профилактической флюорографии , а диагностируются только тогда, когда пациент обращается с конкретными симптомами к врачу, то есть на более поздних стадиях. По этой причине примерно каждый третий пациент онколога-пульмонолога с центральным раком является неоперабельным.
- Периферический. В данном случае опухоли, образованные из железистых или плоских клеток, развиваются в тех фрагментах легких, которые расположены далеко от центра. Это позволяет проводить хирургическое лечение, которое подразумевает резекцию (удаление ) пораженной части органа. Для этой формы рака характерно появление симптомов лишь на поздних стадиях. Поэтому важно чтобы люди, особенно курильщики, регулярно проходили профилактический осмотр легких, так как периферический рак выявляется на флюорографическом или рентгеновском исследовании даже на ранних стадиях.
- Рак Панкоста. Поражает верхушку легкого и относится к разновидности периферического рака. Для этой формы характерно произрастание метастаз в нервы и кровеносные сосуды плечевого пояса, из-за чего пациенты испытывают болевые ощущения в верхней части спины. К онкологу-пульмонологу больные с раком верхушки легкого чаще всего попадают от других врачей (терапевта , невропатолога ), к которым пациенты обращаются по причине болей в плечевом поясе.
- Полостная опухоль. Также является разновидностью периферической формы рака. Характерным отличием этого вида является наличие полости (пустоты ) в центре новообразования. Из-за особенностей строения такие новообразования при диагностике часто путают с кистами или гнойными абсцессами .
- Пневмониеподобный рак. Эта форма рака по симптоматике обладает многими схожими чертами с таким заболеванием как . Поэтому часто больные попадают к онкологу-пульмонологу с этим на поздних стадиях после продолжительного и безрезультатного лечения воспаления легких .
- Метастатические опухоли. В данном случае новообразование в легких является метастазом опухоли, расположенной в другом органе. Чаще всего в легкие прорастают опухоли из молочных желез и кишечника .
Существуют следующие стадии рака легких:
- Первая. При этой стадии опухоль имеет не больше 5 сантиметров в диаметре и поражает только легкое, не распространяясь на лимфатические узлы.
- Вторая. В данном случае размер новообразования может достигать 7 сантиметров и иногда опухоль проникает в лимфатические узлы.
- Третья. На этой стадии размеры опухоли превышают 7 сантиметров и кроме легких и лимфатических узлов, могут поражать диафрагму, плевру.
- Четвертая. Является финальной стадией и характеризуется наличием метастазов из легких в другие органы.
В современной медицине существуют 3 основных метода, которые могут быть использованы в борьбе со злокачественными образованиями легких. В большинстве случаев все виды терапии используются в совокупности.
Наиболее результативным является хирургическое лечение, которое подразумевает удаление опухоли, что требует частичного или полного удаления органа. Оперативное вмешательство, как правило, не проводится при мелкоклеточном раке. Также не делают операции пациентам с 4 стадией, так как наличие метастаз делает удаление опухоли бессмысленным.
Другим методом лечения, который может назначить онколог-пульмонолог, является радиотерапия . Принцип терапии заключается в облучении опухоли, в результате чего рост злокачественного образования приостанавливается. Такое лечение назначается при всех формах рака и часто дополняется приемом специальных препаратов. Радиотерапия не позволяет полностью избавиться от злокачественного образования, но значительно увеличивает продолжительность жизни больного.
Еще одним способом лечения онкологических патологий легких является химиотерапия , что подразумевает прием препаратов, которые губят или тормозят рост раковых клеток. Назначается при любых разновидностях злокачественных образований и часто сочетается с хирургическим лечением или химиотерапией.
Когда следует обратиться к онкологу-пульмонологу?
К онкологу-пульмонологу нужно обратиться при обнаружении симптомов, которые могут указывать на рак легких. Характерным признаком злокачественных образований в легких является надсадный и частый кашель , который сопровождается отделением мокроты с примесями крови . Кровь может иметь вид темных сгустков или ярко-красной пены. Помимо этого пациентов беспокоит одышка , беспричинное увеличение температуры тела до незначительных значений. На поздних стадиях рак легких сопровождаются болевыми ощущениями в груди, которые отличаются интенсивностью и стойкостью.
Аллерголог-пульмонолог
Аллерголог-пульмонолог – это врач, специализирующийся на патологиях легких аллергического характера. За последние несколько десятилетий количество пациентов с болезнями аллергического происхождения значительно выросло ввиду ухудшения экологической обстановки, увеличения производственных предприятий и других внешних факторов. Среди всех аллергических патологий легких к наиболее распространенным относится бронхиальная астма аллергического типа, аллергический аспергиллез и аллергический альвеолит.Бронхиальная астма аллергического типа
Среди всех форм бронхиальной астмы аллергическая является самой распространенной. Заболевание характерно для жителей больших городов и на сегодняшний день им страдает примерно 6 процентов всего населения планеты.
При аллергической астме у пациента наблюдается повышенная чувствительность к определенным веществам, которые проникая в организм провоцируют спазм мышц дыхательных путей (бронхоспазм ). Сокращения мышц являются ответом иммунной системы на раздражитель. В результате мышечного спазма сужается просвет дыхательных путей, и из-за нехватки воздуха появляется одышка, пациент начинает задыхаться. К симптомам аллергической астмы относятся изнуряющий кашель, протекающий приступами, отделение прозрачной вязкой мокроты , затрудненное дыхание со свистом. Бронхоспазм, как и остальные симптомы, возникает при контакте человека с аллергеном .
Существуют следующие провокаторы аллергической астмы:
- пыльца (деревьев, цветов, кустарников );
- пыль (остатки жизнедеятельности пылевого клеща );
- частицы животных (шерсть, перья, слюна );
- запахи и испарения (духов, эфирных масел, химических веществ );
- табачный дым.
Аллергический аспергиллез
Это заболевание представляет собой микоз легких, что означает, что его возбудителем является грибок (аспергилла
). Аспергиллез является хронической болезнью и в 90 процентах случаев диагностируется у пациентов, которые также больны аллергической астмой. Кроме того патология может развиться на фоне сниженного иммунитета , муковисцидоза (болезни, при которой поражаются органы, продуцирующие слизь
), наследственной предрасположенности.
Аспергиллы – это дрожжеподобные грибки, средой обитания которых является влажная почва, кондиционеры, помещения с повышенной влажностью, клетки с птицами или животными. Споры этих микроорганизмов, попадая в легкие, прорастают там и начинают свою жизнедеятельность. Иммунная система в ответ на присутствие грибков провоцирует в легких воспалительный процесс.
Аспергиллез начинается остро, чаще всего в осенне-весеннюю пору. У пациента поднимается температура до 39 градусов, появляется озноб и боли в грудной клетке . Больной начинает кашлять, отхаркивая мокроту с вкраплениями гноя или крови. Если пациент также болен астмой, количество и интенсивность бронхоспазмов увеличивается. Также присутствуют общие признаки интоксикации , а именно слабость , бледность, отсутствие аппетита . При переходе в хроническую форму, аспергиллез сопровождается периодическим кашлем, отделением мокроты (без гноя и крови ), одышкой.
Аллергический альвеолит
Данное заболевание проявляется воспалением альвеол (части легкого в форме пузырька
) и бронхиол (структурной единицы бронхов
). Воспалительный процесс является ответом иммунной системы на вдыхание аллергенов. Проявляется болезнь кашлем, затрудненным дыханием, дискомфортом в грудной клетке. Провоцируют аллергический альвеолит различные микроорганизмы, с которыми человек, как правило, контактирует по ходу своей профессиональной деятельности. С учетом фактора, который вызывает аллергическую реакцию, различают несколько видов этого заболевания.
Существуют следующие разновидности аллергического альвеолита:
- легкое фермера (развивается при контакте с заплесневелым сеном );
- легкое птицевода (причиной является белок, содержащийся в помете, перьях, чешуйках кожи диких и домашних птиц );
- багассоз (провокатором выступает микроволокно, содержащееся в сахарном тростнике );
- солодовое легкое (развивается при проникновении в организм ячменной пыли );
- легкое грибника (причиной является грибок, присутствующий в почве, на которой выращиваются грибы );
- легкое сыровара (аллергию инициирует сырная плесень ).
Что лечит пульмонолог?
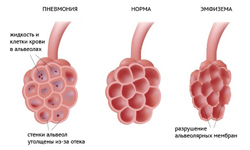 Пульмонолог лечит заболевания, которые протекают с поражением легочной ткани. Чаще всего это воспалительные, аллергические и аутоиммунные заболевания.
Пульмонолог лечит заболевания, которые протекают с поражением легочной ткани. Чаще всего это воспалительные, аллергические и аутоиммунные заболевания.К заболеваниям, которые лечит пульмонолог, относятся:
- идиопатический легочный фиброз ;
- бронхит;
- пневмонии.
Идиопатический легочный фиброз
Идиопатический фиброз (синоним идиопатический легочный альвеолит ) – это хроническое прогрессирующее заболевание, в основе которого лежит воспалительное поражение легочной ткани. Основным симптомом является длительный мучительный сухой кашель и одышка. Этиология (происхождение ) заболевания до сих пор не изучена. В основе фиброза лежит воспаление альвеол.Симптомами легочного фиброза являются:
- сухой кашель (у одной пятой пациентов – влажный кашель );
- одышка;
- изменения пальцев по типу барабанных палочек (ногтевые фаланги утолщаются и округляются, что придает пальцам вид барабанных палочек );
- слабость;
- артралгии (боль в суставах );
- периодические головные боли ;
- снижение массы тела;
- кровохарканье (встречается редко ).
Дебют заболевания приходится на возраст 50 – 55 лет, заболевают чаще мужчины. Частота легочного фиброза составляет 7 – 10 случаев на 100 тысяч населения. Начало заболевания незаметное, на момент обращения к врачу длительность симптомов составляет 2 – 3 года.
Основным методом диагностики идиопатического фиброза является компьютерная томография . Достоверность диагноза при данном методе исследования составляет около 95 процентов, в то время как рентгенография легких выявляет фиброз лишь в 45 – 50 процентах случаев.
Острый бронхит
Бронхит – это воспалительное заболевание бронхов, преимущественно инфекционного характера. Основным симптомом является кашель, длящийся не более трех недель. Если симптоматика продолжается более трех недель, то это говорит о хронической форме бронхита.Распространенность заболевания особенно высока в холодное время года и коррелирует (взаимосвязана ) она с распространенностью гриппа .
К наиболее частым источникам острого бронхита относятся:
- вирус гриппа А;
- вирус гриппа В;
- аденовирус;
- гемофильная палочка.
Симптомы острого бронхита и частота их встречаемости
Симптом | Как часто встречается? |
95 процентов случаев |
|
Выделение мокроты вместе с кашлем | 60 процентов случаев |
Ринорея (жидкое содержимое из носа ) | 50 процентов случаев |
Гнойная ринорея (отделяемое из носа приобретает гнойный характер ) | 35 процентов случаев |
50 процентов случаев |
|
Головная боль | 45 процентов случаев |
40 процентов случаев |
|
Лихорадка | 30 процентов случаев |
25 процентов случаев |
|
Боль в грудной клетке | 20 процентов случаев |
Саркоидоз
Саркоидоз – это системное доброкачественное заболевание, для которого характерно формирование гранулем . Эти гранулемы формируются из Т-лимфоцитов (иммунокомпетентных клеток ) и фагоцитов. Впоследствии они (гранулемы ) откладываются во внутренних органах, а преимущественно в легких и лимфатических узлах. Необходимо сразу отметить что, как правило, саркоидоз лечит фтизиатр . При отсутствии в поликлинике такого специалиста пациент может обратиться и к пульмонологу.Симптомами саркоидоза являются:
- длительный сухой кашель;
- усталость и повышенная утомляемость ;
- боль в грудной клетке и суставах;
- одышка;
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (сокращенно ХОБЛ ) – это патология легких, которая протекает с преимущественным поражением дистальных легочных путей и развитием эмфиземы . Это хроническое заболевание, в происхождении которого большую роль играют внешние факторы.По данным всемирной организации здравоохранения (ВОЗ ) частота обструктивной болезни варьирует от 7 до 9 случаев на тысячу населения. В последние десятилетия отмечается тенденция к росту заболеваемости. Связано это с такими факторами риска как курение, неблагоприятная экологическая обстановка, вредные условия труда.
К симптомам ХОБЛ относятся:
- Одышка – основной симптом ХОБЛ, который проявляется в ощущении нехватки воздуха. Тяжесть этого симптома пропорциональна тяжести заболевания.
- Кашель – является ранним симптомом. Вначале кашель носит эпизодический характер, потом становится постоянным. На поздних стадиях заболевания наблюдается непрерывный кашель как днем, так и ночью.
- Мокрота – также является одним из ранних признаков ХОБЛ. Однако характер мокроты зависит от стадии заболевания. Вначале мокрота слизистого характера, на терминальных стадиях она становится гнойной.
Стадиями заболевания являются:
- Первая стадия – отмечаются незначительные функциональные нарушения, которые, однако, еще не приводят к развитию специфических симптомов (кашля, одышки ).
- Вторая стадия – характеризуется развитием обструктивных изменений на уровне легочного дерева. Постепенно появляется одышка при физической нагрузке. Пациент впервые обращается к врачу.
- Третья стадия – из-за выраженной обструкции отмечается ограничение воздушного потока на уровне дыхательного дерева. Одышка возникает при незначительной нагрузке, отмечаются частые обострения.
- Четвертая стадия – характеризуется существенным снижением качества жизни пациента. Развивается дыхательная недостаточность.
Пневмония
Пневмония – это острое инфекционное поражение нижних дыхательных путей. В педиатрии, учитывая особенность детского организма, также выделяют хроническую пневмонию. Это одно из наиболее распространенных заболеваний в практике врача-пульмонолога.Как правило, заболевание начинается остро и внезапно, с резкого ухудшения самочувствия. Быстро нарастают общие интоксикационные и легочные симптомы.
Симптомами пневмонии являются:
- повышенная температура и лихорадка;
- кашель – изначально сухой, но через пару дней с мокротой;
- боли в грудной клетке;
- одышка;
- слабость и недомогание.
В качестве диагностики применяются такие методы как рентгенография, анализ крови и микробиологическое исследование мокроты. Как правило, анализ крови не выявляет конкретного возбудителя, а лишь указывает на симптомы воспаления. Так, основными симптомами инфекции в организме являются лейкоцитоз (увеличение количества лейкоцитов ), повышенная скорость оседания эритроцитов (СОЭ ) . На рентгенограмме основным признаком пневмонии являются инфильтративные очаги, которые имеют вид темных пятен (на снимке выглядят белыми ).
Детский пульмонолог
 Детский пульмонолог занимается диагностикой и лечением патологий дыхательной системы у детей и подростков. Необходимо отметить, что заболевания органов дыхания у лиц до 18 лет, встречаются гораздо чаще, чем у взрослых.
Детский пульмонолог занимается диагностикой и лечением патологий дыхательной системы у детей и подростков. Необходимо отметить, что заболевания органов дыхания у лиц до 18 лет, встречаются гораздо чаще, чем у взрослых.К заболеваниям органов дыхания у детей относятся:
- бронхиальная астма;
- муковисцидоз (легочная форма );
- бронхолегочная дисплазия;
- апноэ у младенцев;
- врожденные пороки развития органов дыхания у детей.
Бронхиальная астма у детей
Бронхиальной астмой называется рецидивирующая (проходящая ) обструкция дыхательных путей. Причиной этой обструкции, как правило, является повышенная чувствительность к определенным факторам (то есть аллергия ). Распространенность бронхиальной астмы у детей варьирует от 3 до 8 процентов. В промышленно развитых странах этот показатель значительно выше.Наиболее тяжело это заболевание протекает у детей младшего возраста, поскольку оно часто ассоциируется с вирусной инфекцией. Также у маленьких детей диаметр дыхательных путей значительно уже. Поэтому даже малейшая обструкция (закупорка ) приводит к серьезному недостатку кислорода и удушью .
Бронхиальная астма как у взрослых, так и у детей – это хроническое заболевание, которое протекает с периодическими обострениями и ремиссиями. Основную роль в ее развитии играют пусковые факторы или же триггеры.
К триггерным факторам, которые запускают обострение бронхиальной астмы, относятся:
- вирусные инфекции – основная причина обострений у детей;
- аллергены (домашняя пыль, шерсть животных, плесень );
- пищевые аллергены;
- физические упражнения.
Муковисцидоз
Это наследственная патология, которая встречается с частотой 1 на 2000 новорожденных . В основе заболевания лежит патология желез, которая проявляется образованием густой слизи в бронхах. Слизь закупоривает просвет бронхов, со временем приводя к формированию необратимых мешкообразных расширений – бронхоэктазов. Таким образом, легочное дерево при муковисцидозе деформируется, вследствие чего легочная функция снижается. Признаки легочной недостаточности начинают развиваться еще в детстве. Основными симптомами являются одышка, частые инфекции, отставание в развитии.Бронхолегочная дисплазия
Бронхолегочной дисплазией называется хроническая болезнь легких, которая часто развивается у недоношенных детей после перенесения острой легочной патологии (например, пневмонии ). Следствием этой острой легочной патологии является снижение эластичности легких, с последующим развитием их отека. Проявлением бронхолегочной дисплазии является частое поверхностное дыхание (тахипноэ ) и свистящие хрипы, которые слышны на расстоянии.При осмотре таких детей обращает на себя внимание синюшность кожных покровов (по-научному цианоз ) и втяжение грудной клетки при вдохе. Основным моментом в развитии болезни является прогрессирующая гипоксия , то есть кислородная недостаточность. Поэтому лечение заключается в периодическом насыщении кислородом организма ребенка, посредством кислородотерапии.
Апноэ (остановка дыхания ) у младенцев
Апноэ – это остановка дыхания, которое длится более 20 секунд. Для него характерно отсутствие дыхательных движений, бледность кожных покровов, вялость и снижение частоты сердцебиений (брадикардия ).Важно знать, что апноэ – это симптом какой-то серьезной патологии, а не самостоятельное заболевание.
К возможным причинам остановки дыхания у детей относятся:
- недоношенность;
- действие некоторых лекарств, которые назначались либо матери, либо ребенку;
- нарушения сердечного ритма, то есть аритмии и блокады;
- гипогликемия - снижение уровня глюкозы в крови менее 3 миллимоль на литр;
- нарушение электролитного состава крови.
Врожденные пороки развития органов дыхания у детей
В своей практике детский врач-пульмонолог также встречается с врожденными пороками развития органов дыхания у детей. Некоторые аномалии развития нуждаются в экстренном хирургическом лечении, некоторые - только в медикаментозном.К врожденным порокам развития органов дыхания у детей относятся:
- Врожденные бронхогенные кисты – проявляются частыми легочными инфекциями. Кистой называется округлая полость, которая может содержать в себе патологическую жидкость – кровь, слизь. Кисты часто нагнаиваются, в результате чего в них накапливается гнойное содержимое. При прорыве кисты в бронх или плевральную полость, происходит инфицирование всего легкого.
- Агенезии и аплазии легкого. Агенезией называется полное отсутствие легкого вместе с сетью бронхов, в то время как аплазия характеризуется лишь отсутствием ткани легкого и сохранением главного бронха. Клиническая картина проявляется уже с первых дней жизни малыша.
- Синдром Вильямса-Кемпбелла – проявляется недоразвитием бронхов, вследствие чего на их месте формируются бронхоэктазы (мешкообразные выпячивания ). Симптомами данной патологии являются кашель, одышка, деформация грудной клетки. Болезнь прогрессирующего характера, заканчивается легочной недостаточностью.
- Трахеоэзофагеальный свищ – характеризуется наличием полости между пищеводом и трахеей (чего в норме быть не должно ). Как результат, происходит постоянный заброс содержимого из пищевода в легочную систему. Проявлениями данной аномалии являются частые легочные инфекции.
Консультация у пульмонолога
 Как правило, для подтверждения диагноза врач-пульмонолог назначает дополнительные методы исследования. Также анализы могут быть назначены врачом в процессе лечения, для того чтобы определить эффективность проводимой терапии (то есть лечения
).
Как правило, для подтверждения диагноза врач-пульмонолог назначает дополнительные методы исследования. Также анализы могут быть назначены врачом в процессе лечения, для того чтобы определить эффективность проводимой терапии (то есть лечения
).Анализы у пульмонолога
Чтобы установить точную причину жалоб, с которыми обратился пациент, пульмонолог назначает анализы. Конкретный перечень требуемых лабораторных исследований определяется индивидуальным образом, в зависимости от присутствующих у пациента симптомов.Существуют следующие анализы, которые может назначить пульмонолог:
- Анализ крови. В зависимости от способа проведения, исследование крови позволяет установить наличие различных патологических процессов в организме или присутствие патогенных организмов. Так, общий анализ крови показывает, существует ли воспаление, иммуноферментный анализ (ИФА ) выявляет специфических для туберкулеза микобактерий.
- Анализ мочи. Анализ мочи также может проводиться различными методами и позволяет выявить наличие бактериальной инфекции, воспаления и других патологий.
- Полимерная цепная реакция (ПЦР ). ПЦР проводится на базе любой биологической жидкости пациента (крови, мокроты, слюны ) и позволяет оперативно выявить возбудителя инфекции. Часто назначается при подозрениях на туберкулез.
- Цитология мокроты. Этот анализ подразумевает изучение мокроты под микроскопом с целью обнаружения патологических клеток. Образец для исследования берется при отхаркивании или во время проведения бронхоскопии (исследования легких ). Пульмонолог назначает цитологию при подозрении на присутствие в легких опухоли любого типа.
- Аллергологические пробы. Существует несколько методов проведения этого анализа и их целью является выявление аллергена. Общий принцип всех аллергологических проб заключается в обеспечении непродолжительного контакта кожи или слизистой пациента с предполагаемым аллергеном. На основе реакции делается заключение о том, существует ли у больного повышенная чувствительность к данному веществу.
Исследования, назначаемые пульмонологом
Метод исследования зависит от цели, которую ставит перед собой врач. Так, для исследования функции внешнего дыхания назначается спирометрия, для измерения сопротивления дыхательных путей рекомендуется плетизмография тела, для подтверждения бронхиальной астмы проводятся аллергологические тесты.К методам исследования в пульмонологии относятся:
- спирография;
- рентгенография;
- томография;
- специфическая аллергологическая диагностика.
Спирография основной метод исследования дыхательной функции легких, позволяющий выявить жизненную емкость легких, скорость выдоха. Суть метода заключается в графической регистрации легочных объемов в момент выполнения естественных дыхательных движений и во время форсированных. Прибор, позволяющий оценить эти параметры, называется спирографом.
Рентгенография
Рентген - это основной метод диагностики в пульмонологии. Позволяет определить внутреннюю структуру легких с помощью рентгеновских лучей. Впоследствии рисунок проецируется на пленку.
Наиболее информативен данный метод при инфекционно-воспалительных заболеваниях, таких как пневмонии и бронхиты. Основными рентгенологическими признаками пневмонии являются очаговые изменения в легких. Проявляется это односторонним или двусторонним затемнением легочной ткани. Размер затемнения варьирует от тяжести и вида пневмонии. Так, при бронхопневмонии различают сегментарные затемнения, а при лобарной пневмонии – очаг захватывает всю долю легкого. Важно отметить, что данные затемнения на снимке проявляются в виде светлых пятен.
При легочной патологии рентгенографию важно проводить в двух проекциях - передней и боковой. Только в этом случае можно оценить распространенность инфекционного процесса, наличие жидкости в плевре, а также определить наличие признаков . Для стафилококковой пневмонии характерно образование небольших полостей в легочной ткани, что хорошо визуализируется на снимке.
Компьютерная томография
Метод, к помощи которого также часто прибегает врач-пульмонолог. Компьютерная томография приходит на помощь, тогда когда рентгенография не информативна, например, при легочном фиброзе. Характерными признаками при этом являются очаги сниженной плотности, линейные тени, небольшие полости (по типу кист
) и симптом матового стекла.
Специфическая аллергологическая диагностика
Данный метод позволяет выявить аллерген (вещество, вызывающее аллергию
) и определить его связь с основным заболеванием. Существует несколько методов аллергологической диагностики. Так, самый простой из них – это метод отмены. Заключается он в постепенной отмене того или иного продукта, после чего проводят анализ изменилось ли состояние больного. Например, отменяют цитрусы, после чего оценивают тяжесть симптомов - одышки, кашля, ринореи. Данный метод эффективен при аллергических респираторных заболеваниях.
Кроме метода отмены проводят кожные скарификационные тесты, которые заключаются в нанесении капель стандартных аллергенов на кожу пациента. По степени реакции (как правило, она выглядит в виде небольшого пятна покраснения ) определяют, есть ли повышенная чувствительность к тому или иному продукту.
Занимается диагностикой и лечением заболеваний органов дыхания у детей.Главное в его работе - это оказание помощи маленьким пациентам, которые подчас не могут самостоятельно оценить и описать врачу свои ощущения. Как правило, это врачи с большим опытом работы, способные по косвенным признакам оценить состояние здоровья ребенка и, если это необходимо, назначить максимально щадящие методы обследования.
Что входит в компетенцию врача Детского пульмонолога
Поскольку астма относится к хроническим обструктивным болезням легких, которая в настоящее время становится одной из лидирующих пульмонологических заболеваний, то лечением данной патологии занимаются не только аллергологи, но и пульмонологи. К тому же нередко приходится дифференцировать бронхиальную астму от множества других заболеваний дыхательной системы у детей, что как раз находится в компетенции пульмонолога.Какими заболеваниями занимается Детский пульмонолог
- бронхиальная астма различной тяжести;- хронический бронхит;
- хронический кашель;
- пневмония.
Какими органами занимается врач Детский пульмонолог
Бронхи, легкие, трахеи, придаточные пазухи носа, глотка, гортань.Когда следует обращаться к Детскому пульмонологу
Общеизвестно, что чем раньше выявлено заболевание, тем быстрее и успешнее оно излечивается. Поэтому очень важно вовремя заподозрить возникновение болезни, своевременно обратиться к врачу и как можно раньше начать лечение.На какие же признаки болезненного состояния ребенка следует обратить особое внимание?
Большинство болезней бронхов и легких являются следствием инфекционного процесса, связаны с развитием воспаления в органах дыхания и характеризуются появлением таких симптомов, как интоксикация, кашель, появление мокроты, возникновение одышки, а иногда нарушение дыхания.
Каждый из этих признаков, их характер и степень выраженности имеют важное значение в постановке верного диагноза, а следовательно, и в правильности выбранной тактики лечения.
Характеристика отдельных симптомов бронхолегочных заболеваний.
Интоксикация
Интоксикация - это комплекс сложных биологических реакций в ответ на поражение инфекцией организма ребенка. Проявления интоксикации могут быть выражены незначительно, и требуется очень внимательное отношение к ребенку, чтобы выявить признаки начинающегося заболевания. При тяжелых заболеваниях симптоматика интоксикации резко выражена и обращает на себя внимание.
На какие симптомы следует обратить внимание?
Прежде всего, изменение поведения ребенка. Когда малыш, прежде всегда бодрый и энергичный, вдруг становится вялым и апатичным, теряет интерес к играм и любимым игрушкам или может заснуть в неурочное время, - это тревожный признак.
Изменения настроения ребенка: при появлении интоксикации ребенок может стать легковозбудимым, капризным, плаксивым или, наоборот, необычно «тихим».
- Изменение аппетита. Ребенок либо отказывается есть даже любимую пищу, либо ест очень плохо. При этом часто у него возрастает потребность в питье.
- Достаточно часто дети жалуются на тошноту, возможна рвота или срыгивание у маленьких детей. Может появиться неустойчивый стул.
- Характерным признаком интоксикации является повышение температуры тела. Повышение температуры свыше 39 градусов носит название гипертермии и требует срочной помощи ребенку.
Особенно опасно, если температура держится длительно, не снижается или снижается только на короткое время после приема жаропонижающих лекарств, таких как детский парацетамол, анальгин, аспирин и пр.
Кашель - обязательный симптом почти всех заболеваний органов дыхания в детском возрасте. Кашель - это специфический звук, который мы слышим, когда резкий толчок воздуха из легких поступает сквозь сомкнутую голосовую щель.
Кашель возникает вследствие сокращения специальной дыхательной мускулатуры грудной клетки, живота, диафрагмы в ответ на раздражение кашлевых рецепторов, расположенных в горле, трахее, бронхах. Иногда причиной кашля может быть раздражение кашлевого центра в головном мозгу.
Кашель - это защитная реакция организма. Часто он приносит пользу, так как с ним из дыхательных путей удаляются гнойная слизь, образующаяся при воспалении, различные инородные частицы, которые попадают в бронхи из атмосферы в процессе дыхания, и даже крупные микроорганизмы. Однако если кашель длительный, мучительный, приступообразный, нарушает сон и бодрствование ребенка, не приносит облегчения, он не защищает дыхательные пути, а, наоборот, поддерживает воспалительный процесс в бронхах.
Иногда кашель может быть не связан с заболеванием органов дыхания, а служит проявлением болезней других органов:
Сердечно-сосудистой системы,
- центральной нервной системы,
- пищевода и др.
Кашель может сопутствовать более чем ста различным заболеваниям.
Какие характеристики может иметь кашель?
Кашель может быть сухим или влажным в зависимости от того, откашливается или нет мокрота. Следует отметить, что маленькие дети не умеют откашливать мокроту и, как правило, глотают ее.
По характеру выраженности кашель может быть единичным в виде кашлевых толчков в течение суток или интенсивным на протяжении всего дня, а может быть приступообразным.
- По времени возникновения кашель может быть дневным, а может беспокоить ребенка по ночам.
- По срокам появления кашель может начинаться и усиливаться постепенно, а может возникнуть внезапно, на фоне полного здоровья. Именно внезапно возникающие кашли особенно опасны, так как часто являются следствием попадания в дыхательные пути ребенка инородных тел: кусочков пищи или мелких предметов. В таких случаях требуется экстренная помощь.
- По продолжительности кашель может беспокоить ребенка короткое время, а может носить длительный, иногда хронический характер.
При кашле всегда следует обращать внимание на характер мокроты, которую откашливает ребенок.
Мокрота - это особая слизь, продуцируемая железами бронхов в ответ на различные раздражения. Внимательный осмотр мокроты позволяет судить об особенностях поражения дыхательных путей.
Мокрота может быть жидкой или очень густой, вязкой, плохо удаляемой из дыхательных путей. Количество мокроты может быть незначительным и, наоборот, очень обильным, мешающим правильному дыханию ребенка.
В зависимости от заболевания мокрота может быть гнойной (мутная, желто-зеленая), что более характерно для бактериальных процессов, или слизистой, прозрачной, что чаще встречается при аллергических заболеваниях.
Иногда мокрота имеет очень неприятный, гнилостный или сладковатый запах, который обусловлен жизнедеятельностью ряда микробов.
Очень важно обратить внимание на наличие примесей в мокроте. При очень тяжелых заболеваниях ребенок может откашливать кусочки ткани, слизистые слепки, напоминающие бронхи, иногда в мокроте может появляться кровь. Во всех этих случаях требуется экстренная врачебная помощь.
Особенно опасно кровотечение из дыхательных путей, оно может угрожать жизни ребенка. В таких ситуациях необходимо ослабить одежду, уложить ребенка в постель с возвышенным положением грудной клетки (полусидя), успокоить его, повернуть головку на бок таким образом, чтобы ребенок мог свободно сплевывать кровянистые массы, и срочно вызвать «скорую помощь». До приезда врача можно поить ребенка прохладной подсоленной водой небольшими глоточками.
Следует помнить, что кашель - это не заболевание, а лишь признак болезни, и исчезает он только тогда, когда эта болезнь побеждена. Поэтому не следует заниматься самолечением и давать ребенку различные против кашля препараты, так как это может привести к ухудшению течения заболевания и затянуть сроки выздоровления. Только врач может установить правильный диагноз, определить причину кашля и назначить строго индивидуальное лечение.
Одышка - это особый признак, который возникает при заболеваниях, протекающих с поражением легочной паренхимы или мелких бронхов. Одышка наиболее характерна для такого часто встречающегося в детском возрасте заболевания, как пневмония, и является следствием нарушения газообмена, когда больной орган - легкие - не в состоянии обеспечить организм достаточным количеством кислорода.
Проявляется одышка, как правило, увеличением числа дыхательных движений грудной клетки, то есть ребенок начинает часто дышать. Для того чтобы определить, есть одышка или ее нет, необходимо посчитать число дыханий за 1 минуту и сравнить полученный результат с возрастной нормой числа дыханий ребенка.
Подсчет дыхательных движений грудной клетки лучше проводить, когда ребенок спит, так как при бодрствовании число дыханий всегда несколько больше.
Провести подсчет дыханий не сложно, этим должен владеть каждый. Необходимо теплую руку свободно положить на грудь спящего ребенка и посчитать количество дыхательных движений грудной клетки за 60 секунд.
Одышку следует заподозрить, если:
У ребенка первых месяцев жизни число дыханий свыше 60 в минуту;
- у ребенка старше 6 месяцев число дыханий свыше 50 в минуту;
- у ребенка старше 1 года число дыханий свыше 40 в минуту;
- у ребенка старше 5 лет число дыханий свыше 25 в минуту;
- у ребенка 10-14 лет число дыханий свыше 20 в минуту.
Иногда одышка может беспокоить ребенка при физической нагрузке, эмоциональном возбуждении, плаче, во время кормления, в то время как в спокойном состоянии число дыханий соответствует возрастной норме. Такую одышку также необходимо выявлять и сообщать о ней врачу.
Кроме того, внимательные родители могут отметить клинические признаки дефицита кислорода в организме. В таких случаях одновременно с одышкой появляются синева вокруг рта, синева кончиков пальцев рук, кончика носа, а в тяжелых случаях - синева щек и слизистых оболочек рта. Появление синевы, которая носит название цианоз, всегда признак тяжелого заболевания, требующего экстренных лечебных мероприятий.
Одышка нередко сопровождается нарушением дыхания.
Нарушение дыхания у ребенка
Причины возникновения нарушений прохождения воздуха по дыхательным путям чрезвычайно многообразны.
Это может быть выраженный воспалительный отек слизистой оболочки бронхов, суживающий их просвет и мешающий прохождению воздуха.
Достаточно часто причиной нарушения дыхания является скопление в дыхательных путях большого количества густой мокроты, мешающей прохождению воздуха.
Нарушение дыхания возникает при спазме мускулатуры бронхов, который приводит к сужению просветов дыхательных путей, что также нарушает дыхание.
- К дыхательным нарушениям может привести и сдавливание дыхательных путей, и вдыхание инородных предметов, и многие другие причины.
Дыхательные нарушения могут возникнуть на фоне какого-либо заболевания органов дыхания, а могут появиться внезапно, на фоне полного здоровья. Они могут быть различной степени выраженности - от едва заметных до тяжелых, могут сопровождаться кашлем, одышкой.
Очень важно определить, какая фаза дыхания нарушена - вдох или выдох. Иногда такие нарушения сопровождаются осиплостью голоса, лающим кашлем.
Если нарушен выдох, можно определить его удлинение, затруднение, участие мускулатуры грудной клетки в дыхании, ребенок может принимать вынужденное сидячее положение, иногда на расстоянии слышны хрипы, беспокоит частый, мучительный кашель.
Какой бы природы ни было нарушение дыхания у ребенка, это всегда очень серьезная ситуация, требующая срочных лечебных мероприятий. Причем, чем более внезапно возникло нарушение дыхания и чем оно более выражено, тем более неотложной должна быть помощь.
Когда и какие анализы нужно делать
- Общий анализ крови;- Посев мокроты на микроорганизмы;
- Анализ на туберкулез;
- Определение чувствительности к антибиотикам.
Какие основные виды диагностик обычно проводит Детский пульмонолог
- Рентгенография легких;- Томография легких;
- Бронхография;
- Флюорография легких;
- Бронхоскопия и торакоскпия;
- Легочная вентиляция;
- Плевральная пункция. Закаливание – это система мероприятий, направленная на повышение выносливости ребенка, сопротивляемости его организма к действию метеорологических факторов: холоду, влажности и движению воздуха, изменению атмосферного давления и вредным факторам окружающей среды.
В основе закаливания лежит тренировка – систематическое повторение закаливающих мероприятий, начиная с кратковременных и слабых, с постепенным нарастанием по длительности и силе.
Основными правилами закаливания являются: постепенность в увеличении силы воздействия закаливающего фактора, систематичность и последовательность. Конечно, как закаливать, решается индивидуально, и зависит от возраста и состояния здоровья ребенка. Помочь в этом должен врач, который наблюдает ребенка.
Закаливать нужно постепенно, проявляя не только осторожность, но и терпение и такт. Очень важно, чтобы все закаливающие мероприятия вызывали у ребенка положительные эмоции, радостное и спокойное настроение во время процедуры. Еще лучше, если они имеют характер игры или сопровождаются игрою положительные эмоции – большая целительная сила.
Основные виды закаливания: прогулки и воздушные ванны. При этом используются естественные природные факторы: воздух, вода, солнечный свет. Итак, закаливание ребенка проводится различными методами и может начинаться с первых недель жизни. Воздушные и водные процедуры являются доступными, наиболее часто используемыми и эффективными для предупреждения респираторных вирусных инфекций и пневмоний.
Ежедневные прогулки не только предупреждают появление простудных болезней, но и также рахита, малокровия, улучшают аппетит, сон и настроение малыша. Ребенок, родившийся в холодное время года (осень, зима, ранняя весна), выносить на первую прогулку можно на 2-3-ей неделе жизни при температуре воздуха не ниже 10° С. Длительность первых прогулок 10-20 минут, а затем они постепенно удлиняются до 1 часа и больше. Самые первые прогулки в первые недели жизни ребенка можно устроить и в комнате, для этого нужно одеть ребенка как на прогулку и открыть форточку, окно или приоткрыть балконную дверь.
Важно, чтобы струя холодного воздуха не попадала на ребенка. Во время резкого ветра желательно гулять за домом, где нет сильного ветра. В зимнее время желательно гулять в 11-12 часов дня, а если в это время появиться солнце, откройте лицо ребенка зимним солнечным лучам. Под влиянием ультрафиолетовых лучей в коже образуется витамин D. Мы дает родителям такой совет: ни одного дня без прогулок на свежем воздухе.
На свежем воздухе дети лучше спят, быстрее засыпают. Продолжительность сна в холодное время года вначале 20-40 минут, а затем удлиняется до 1 час и больше. Естественно, в теплое время года продолжительность сна на свежем воздухе удлиняется. Летом укладывать ребенка спать лучше в тени деревьев.
С детьми старше 3 лет можно гулять в любую погоду. Зимой в безветренную погоду можно гулять при температуре воздуха – 15-18°С, с детьми дошкольного возраста до - 22°С. Очень важно правильно одевать детей для прогулки. Одежда должна быть теплой, не стеснять движений. Не следует в комнате надевать на малыша шапочку, шерстяную кофточку, толстые носки, курточку, валенки. В летнее время малыш большую часть дня должен находиться на свежем воздухе: на детской площадке, в саду, в лесу и т.д.
Воздушные ванны могут проводиться как в комнате, так и на воздухе. У детей грудного возраста воздушные ванны начинают с того, что при смене пеленок ребенка оставляют голым на 1-2 минуты.
С 2-3 месяцев воздушные ванны проводят систематически при температуре в комнате 20-21°С, летом – в тени на улице под деревьями и при температуре не ниже 22°С. Воздушные ванны начинают с 2 мин., 2-3 раза в день. Продолжительность воздушной ванны увеличивают каждую неделю на 1 минуту и к концу года доходят до 30 минут. Привыкшие к воздушным процедурам дети могут оставаться на воздухе в течение 45-60 мин.
С 5-месячного возраста можно начинать обтирание. Обычно их делают утром после пробуждения ребенка. Для этого используют воду температуры 36°С. Обтирание производят рукавичкой из махровой ткани, постепенно: сначала одну руку (в направлении снизу вверх), затем ее растирают сухим махровым полотенцем до легкого покраснения. Далее последовательно обтирают вторую руку, обе ноги, грудь и живот, спину. Вся процедура длится 5-6 минут, после чего ребенка кладут под одеяло на 10-15 минут. Еженедельно температура воды снижается на один градус и доводится у грудных детей до 30-28°С, а у старших – до 25°С. К воде можно добавить морскую или обычную соль из расчета 1 чайная ложка на 1 стакан воды.
Обливание можно применять детям в возрасте старше 1 года. Рекомендуется эту процедуру начинать в теплое время года и продолжать зимой. Начинают обливание с температуры воды 35-36°С, постепенно, каждую неделю снижая температуру воды на 1°С, доведя ее до 28°С для детей до 2-летнего возраста и до 25°С для более старших детей. После обливания ребенка насухо вытирают.
Как закаливающее средство для детей можно использовать обливание ног прохладной водой. Приучать детей к ножным ваннам можно с 1,5-летнего возраста. Ножные ванны лучше делать перед сном. Сначала теплой водой - 33°С, затем температуру постепенно снижать до 20-18°С. Это наиболее удобная, простая, традиционная, но чрезвычайно полезная форма закаливания. Можно при этом посоветовать малышу «топтание» ножками в этой воде. Этот вид закаливания можно использовать в течение всего года. Начинать ножные ванны целесообразно в теплое время года. Использование воды в целях закаливания детей в повседневной жизни необходимо сочетать с формированием навыков личной гигиены.
Очень благотворно действует сочетание воздушной ванны с последующим влажным обтиранием или купанием. Купание в речке, озере или в море разрешается детям старше 2-3 лет. Температура воды должна быть не ниже 23-25°С, а воздуха – 25-26°С. Продолжительность купания не должна превышать 5 минут, а в дальнейшем 10-20 минут.
В первые дни рекомендуется купаться не более 1-2 раз в день. Во время купания детей необходимо следить за ними и одновременно обучать плаванию. Лучшее время для купания 10-12 часов дня. После купания ребенка необходимо немедленно вытереть досуха, одеть и отвести под зонт, навес. Хорошо закаленным детям можно разрешить купаться и в более прохладной воде, сокращая время купания. В летнее время, особенно со старшими детьми, можно использовать игры с водой.
Простым, но хорошим средством закаливания является регулярное полоскание рта и горла водой комнатной температуры. Приучать детей полоскать рот можно с трех лет.
С 5 лет можно приучать полоскать горло утром после сна и вечером. Было бы еще лучше, если ребенок это будет делать одновременно с одним из родителей. Эта процедура особенно полезна детям с измененными миндалинами; в этих случаях на 1 стакан воды можно добавить один грамм поваренной соли и 0,5 грамма питьевой соды. Процедура носит не только закаливающий, но и дезинфицирующий характер. Длительность ее определит, конечно, врач.
С осторожностью можно применять и солнечные ванны. Если какая-либо из закаливающих процедур была прервана заболеванием, ее можно продолжить только после полного выздоровления ребенка, посоветовавшись с врачом. При этом температура воды и воздуха должна быть несколько выше, чем та, которая применялась для закаливания ребенка перед заболеванием.
Акции и специальные предложения
По симптомам поллиноз очень напоминает простуду и грипп. Состояние общего недомогания, заложенность носа с постоянными выделениями, резь и зуд в глазах, кашель, тяжелое дыхание -все эти или некоторые из представленных симптомов очень беспокоят больных поллинозом.
Дыхательная система – это дыхательные пути и легкие. Трахея – крупная дыхательная трубка, у детей она широкая, эластичная. Воспаление трахеи – трахеит часто встречается у деток. Если трахеит затянулся, покажите ребенка детскому пульмонологу.
Бронхиальные веточки опутаны системой сосудов и напоминают дерево. Заболевания бронхов называются бронхиты . Легкие имеют вид маленьких мешочков, похожих на виноградные гроздья (альвеол). Каждый день через наши легкие проходит 15000 литров воздуха. Без кислорода невозможна жизнь, и именно легкие поставляют его в наш организм, а также удаляют углекислый газ. Пульмонолог определяет природу заболеваний бронхов и легких и тактику их лечения.
В случае признаков затруднения дыхания, сразу отправляйтесь к врачу.
Например, бронхиальная астма имеет аллергическую природу. Список аллергенов очень большой. Астма лечится пульмонолог совместно с аллергологом.
Болезнями легких раньше занимались терапевты и хирурги, но в 1986 году в СССР появилась отдельная врачебная специальность, так как стало понятно, что пульмонология – обширное медицинское направление. На приеме пульмонолог выясняет ваш анамнез, вредные привычки и условия труда, бытовые условия, направляет вас на анализ крови и УЗИ сердца. Совместные усилия врача и пациента дают отличные результаты. Хороший врач-пульмонолог стремиться помогать людям, он внимателен к больным, придерживается правил медицинской этики и постоянно пополняет свои знания, на «отлично» знает физиологию, умеет общаться с больными, дисциплинирует их.
Когда следует обращаться к пульмонологу?
Пульмонолог может помочь людям, страдающим кашлем курильщика. Кашель курильщика сильнее всего проявляется сразу после сна. Если не лечить кашель курильщика, возникает эмфизема легких. Она сопровождается одышкой, уменьшением объема вдыхаемого воздуха. Если вас беспокоит одышка с затрудненным выдохом, это может быть астма. Сдавливание в груди и хрипы также без внимания остаться не должны – это первые признаки обструктивного бронхита.
